Thorazine 50mg, 100mg Chlorpromazine 使用法、副作用および投与量。 オンライン薬局の価格。 処方箋不要のジェネリック医薬品。
ソラジン 50mg とは何ですか?
ソラジンは、統合失調症、精神病性障害、吐き気と嘔吐、手術前の不安、術中鎮静、難治性しゃっくり、急性間欠性プロフィリア (皮膚のかゆみと水ぶくれ) の症状を治療するために使用される処方薬です。ソラジンは、単独で使用することも、他の薬と併用することもできます。
ソラジンは、抗精神病薬フェノチアジンと呼ばれる種類の薬に属しています。
ソラジン 50mg が生後 6 か月未満の子供に安全で効果的かどうかはわかっていません。
ソラジン 100mg の副作用の可能性は何ですか?
ソラジン 100mg は、次のような重大な副作用を引き起こす可能性があります。
- 顔の筋肉の動きが制御されず、
- 首の凝り、
- 喉の圧迫感、
- 呼吸や嚥下障害、
- 立ちくらみ、
- 錯乱、
- 攪拌、
- ぎくしゃくした感じ、
- 寝られない
- 弱点、
- 乳房の腫れや分泌物、
- 痙攣(発作)、
- 皮膚や目の黄変(黄疸)、
- 熱、
- 寒気、
- 口内炎、
- 皮膚のただれ、
- 喉の痛み、
- 咳、
- 非常に硬い(硬い)筋肉、
- 高熱、
- 発汗、
- 錯乱、
- 速いまたは不規則な心拍、および
- 震え
上記の症状がある場合は、すぐに医療機関を受診してください。
ソラジンの最も一般的な副作用は次のとおりです。
- 眠気、
- 口渇、
- 鼻づまり、
- ぼやけた視界、
- 便秘、
- インポテンス、および
- オルガスムのトラブル
気になる副作用や治らない副作用がある場合は、医師に相談してください。
これらは、ソラジンの考えられるすべての副作用ではありません。詳細については、医師または薬剤師にお尋ねください。
副作用に関する医学的アドバイスについては、医師に連絡してください。 1-800-FDA-1088 で副作用を FDA に報告できます。
説明
ソラジン (クロルプロマジン) は、フェノチアジンのジメチルアミン誘導体である 10-(3-ジメチルアミノプロピル)-2-クロルフェノチアジンです。それは、塩酸塩として経口および注射用の形で存在し、座薬には基剤として存在します。
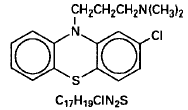
— 各円形のオレンジ色のコーティング錠には、クロルプロマジン塩酸塩が次のように含まれています。 25 mg 刻印入り SKF および T74。刻印された SKF および T76 50 mg。刻印された SKF および T77 100 mg。 200 mg 刻印入り SKF および T79。不活性成分は安息香酸、クロスカルメロースナトリウム、D&C黄色10号、FD&C青色2号、FD&C黄色6号、ゼラチン、ヒドロキシプロピルメチルセルロース、乳糖、ステアリン酸マグネシウム、メチルパラベン、ポリエチレングリコール、プロピルパラベン、タルク、二酸化チタン、微量の他の不活性成分。
Spansule®徐放性カプセル — 各ソラジン (クロルプロマジン) スパンスル® カプセルは、最初の投与量がすぐに放出され、残りの薬物が長期間にわたって徐々に放出されるように調製されています。
各カプセルは、不透明なオレンジ色のキャップと自然な本体で、次のようにクロルプロマジン塩酸塩が含まれています。刻印された SKF および T64 75 mg。 150 mg 刻印入り SKF および T66。不活性成分は、ベンジル アルコール、硫酸カルシウム、塩化セチルピリジニウム、FD&C 黄色 6 号、ゼラチン、ジステアリン酸グリセリル、モノステアリン酸グリセリル、酸化鉄、ポビドン、二酸化ケイ素、ラウリル硫酸ナトリウム、デンプン、スクロース、二酸化チタン、ワックス、微量他の不活性成分の。
アンプル — 各 mL には、水溶液中にクロルプロマジン塩酸塩が 25 mg 含まれています。アスコルビン酸、2 mg;重亜硫酸ナトリウム、1 mg;塩化ナトリウム、6mg;亜硫酸ナトリウム、1mg。
マルチドーズバイアル — 各 mL には、水溶液中にクロルプロマジン塩酸塩が 25 mg 含まれています。アスコルビン酸、2 mg;重亜硫酸ナトリウム、1 mg;塩化ナトリウム、1mg;亜硫酸ナトリウム、1mg;防腐剤としてベンジルアルコール2%。
シロップ — 透明なオレンジ カスタード風味の液体 5 mL (小さじ 1 杯) には、塩酸クロルプロマジン 10 mg が含まれています。不活性成分は、クエン酸、香料、安息香酸ナトリウム、クエン酸ナトリウム、ショ糖、水で構成されています。
座薬 — 各坐剤には、クロルプロマジン 25 または 100 mg、グリセリン、モノパルミチン酸グリセリル、モノステアリン酸グリセリル、水素化ヤシ油脂肪酸および水素化パーム核油脂肪酸が含まれています。
適応症
統合失調症の治療に。
吐き気と嘔吐を抑える。
手術前の落ち着きのなさと不安の緩和に。
急性間欠性ポルフィリン症に。
破傷風の治療の補助として。
躁うつ病の躁型の症状をコントロールすること。
難治性のしゃっくりの緩和に。
闘争心および/または爆発的な過興奮行動(即時の挑発に比例しない)を特徴とする子供(1歳から12歳)の深刻な問題行動の治療、および過度の運動活動を示す多動の子供の短期治療次の症状の一部またはすべてからなる行為障害を伴う:衝動性、注意を維持することの困難、攻撃性、気分不安定性および欲求不満耐性の低下。
投薬と管理
大人
すべての剤形間のミリグラム対ミリグラム効力の関係が臨床的に正確に確立されていないことを認識して、個人および患者の状態の重症度に合わせて投与量を調整してください。症状がコントロールされるまで用量を増やすことが重要です。衰弱または衰弱した患者では、投与量をより徐々に増加させる必要があります。継続的な治療では、症状が妥当な期間コントロールされた後、徐々に投与量を効果的な最低維持レベルまで減らします。
一般に、他の経口剤形の薬剤の推奨投与量は、ミリグラム単位の 1 日総投与量に基づいて、Spansule® ブランドの徐放性カプセルに適用できます。
100 mg および 200 mg の錠剤は、重度の精神神経疾患に使用するためのものです。
低血圧が発生していない場合にのみ、非経口投与量を増やしてください。 IM を使用する前に、注射に関する重要な注意事項を参照してください。
高齢患者 — 一般に、ほとんどの高齢患者には、より低い範囲の投与量で十分です。低血圧や神経筋反応を起こしやすい傾向にあるため、注意深く観察する必要があります。投与量は個人に合わせて調整し、反応を注意深く監視し、それに応じて投与量を調整する必要があります。高齢の患者では、投与量をより徐々に増加させる必要があります。
精神病性障害 — 症状がコントロールされるまで徐々に用量を増やしてください。最大の改善は、数週間または数か月間見られない場合があります.最適な投与量を 2 週間続けます。その後、投与量を徐々に減らして、最低の効果的な維持レベルにします。 1 日 200 mg の投与量は珍しいことではありません。一部の患者は、より高い投与量を必要とします (例えば、退院した精神病患者では 1 日 800 mg は珍しくありません)。
入院患者 急性統合失調症または躁状態 — IM: 25 mg (1 mL)。必要に応じて、1 時間に 25 ~ 50 mg を追加注射します。患者が制御されるまで、その後の IM 投与量を数日かけて徐々に増やします。通常、患者は 24 時間から 48 時間以内に静かになり協力的になります。患者が落ち着くまで、経口投与に置き換えたり増量したりできます。通常、1 日 500 mg で十分です。 1 日 2,000 mg 以上まで徐々に増やす必要があるかもしれませんが、通常、1 日 1,000 mg を超えて長期間摂取しても治療効果はほとんど得られません。一般に、高齢者、やせ衰えた人、衰弱した人では、用量レベルを低くする必要があります。急性障害の軽減 — 経口: 25 mg 1 日 3 回 有効量に達するまで徐々に増量 — 通常は 1 日 400 mg。外来患者 — 経口: 10 mg 1 日 3 回または 1 日 1 回、または 25 mg 1 日 2 回または 1 日 3 回.重篤な症状の迅速な管理 — IM: 25 mg (1 mL)。必要に応じて、1 時間以内に繰り返します。 2 回目以降は 25 ~ 50 mg を 1 日 3 回経口投与する必要があります。
吐き気と嘔吐 — 経口: 10 ~ 25 mg q4 ~ 6h、prn、必要に応じて増量。 IM: 25 mg (1 mL)。低血圧が起こらない場合は、嘔吐が止まるまで 25 ~ 50 mg を 3 ~ 4 時間ごとに prn で投与します。その後、経口投与に切り替えます。直腸: 100 mg 座薬 1 個を 6 ~ 8 時間ごとに prn 一部の患者では、この用量の半分で十分です。
手術中 — IM: 12.5 mg (0.5 mL)。必要に応じて、低血圧が発生しない場合は、1/2 時間で繰り返します。 IV: 分割注射あたり 2 mg、2 分間隔で。 25mgを超えないようにしてください。 1 mg/mL に希釈します。つまり、1 mL (25 mg) を 24 mL の生理食塩水と混合します。
術前の不安 — 経口: 25 ~ 50 mg、手術の 2 ~ 3 時間前。 IM: 12.5 ~ 25 mg (0.5 ~ 1 mL)、手術の 1 ~ 2 時間前。
難治性しゃっくり — 経口: 25 から 50 mg を 1 日 3 回または 1 日 1 回 症状が 2 から 3 日間持続する場合は、25 から 50 mg (1 から 2 mL) を投与する1 ~ 2 mL) を 500 ~ 1,000 mL の生理食塩水に溶解します。血圧を注意深く追跡します。
急性間欠性ポルフィリン症 — 経口: 25 ~ 50 mg 1 日 3 回または 1 日 1 回 通常は数週間後に中止できますが、患者によっては維持療法が必要になる場合があります。 IM: 患者が経口療法を受けられるようになるまで、25 mg (1 mL) を 1 日 3 回または 1 日 1 回。
破傷風 — IM: 25 ~ 50 mg (1 ~ 2 mL) を 1 日 3 ~ 4 回、通常はバルビツレートと併用します。総投与量と投与頻度は、低用量から始めて徐々に増やして、患者の反応によって決定する必要があります。 IV:25~50mg(1~2mL)。 1 mL あたり少なくとも 1 mg に希釈し、1 分あたり 1 mg の速度で投与します。
用法・用量 — 小児患者 (生後 6 か月から 12 歳まで)
ソラジン (クロルプロマジン) は、命を救う可能性がある場合を除き、一般的に生後 6 か月未満の小児患者には使用しないでください。特定の小児用用量が確立されていない状態では使用しないでください。
重度の行動障害 — 外来患者 — 患者の状態の重症度に応じて投与経路を選択し、必要に応じて徐々に投与量を増やしてください。経口: 1/4 mg/lb 体重 q4 から 6 時間、prn (例えば、40 ポンドの子供の場合 - 10 mg q4 から 6 時間)。直腸: 1 / 2 mg/lb 体重、q6 から 8h、prn (例えば、20 から 30 lb の子供の場合 - 半量の 25 mg 座薬 q6 から 8h)。 IM: 1 / 4 mg/lb 体重 q6 から 8h、prn
入院患者 — 外来患者と同様に、低用量から開始し、徐々に用量を増やしてください。重度の行動障害では、より高い投与量 (1 日 50 ~ 100 mg、年長の子供では 1 日 200 mg 以上) が必要になる場合があります。重度の障害のある精神遅滞患者の行動改善が、1日あたり500 mgを超える用量でさらに強化されるという証拠はほとんどありません. IM の最大投与量: 5 歳 (または 50 ポンド) までの子供、1 日あたり 40 mg を超えない。 5 ~ 12 年 (または 50 ~ 100 ポンド)、手に負えない場合を除き、1 日あたり 75 mg を超えない.
吐き気と嘔吐 — 投与量と投与頻度は、症状の重症度と患者の反応に応じて調整する必要があります。筋肉内投与後の活動時間は、最大 12 時間続く場合があります。必要に応じて、2 回目以降も同じ経路で投与することができます。経口: 1/4 mg/lb 体重 (例: 40 lb の子供 - 10 mg q4 から 6h)。直腸: 1 / 2 mg/lb 体重 q6 から 8h、prn (例えば、20 から 30 ポンドの子供 - 25 mg 座薬の半分 q6 から 8h)。 IM: 1 / 4 mg/lb 体重 q6 から 8h、prn IM の最大投与量: 6 か月から 5 歳の小児患者。 (または 50 ポンド)、40 mg/日を超えない。 5歳から12歳(または 50 から 100 ポンド)、重篤な場合を除き、1 日あたり 75 mg を超えないこと。手術中 — IM: 1 / 8 mg/lb 体重。必要に応じて、低血圧が発生しない場合は、1/2 時間で繰り返します。 IV: 2 分間隔で分割注射あたり 1 mg で、推奨される IM 投与量を超えない。常に 1 mg/mL、つまり 1 mL (25 mg) を 24 mL の生理食塩水と混合して希釈してください。
術前の不安 — 1/4 mg/lb 体重、手術の 2 ~ 3 時間前に経口、または 1 ~ 2 時間前に IM。
破傷風 — IM または IV: 1/4 mg/lb 体重 q6 から 8h。静脈内投与する場合は、少なくとも 1 mg/mL に希釈し、2 分間に 1 mg の割合で投与します。体重が 50 ポンドまでの患者では、1 日 40 mg を超えないようにしてください。 50 ~ 100 ポンド、重度の場合を除き、75 mg を超えないようにしてください。
注射に関する注意事項
ゆっくりと、臀部の上部外側の象限に深く注入します。
血圧低下の可能性があるため、就寝中の患者または急性の外来患者には非経口投与を予約し、注射後少なくとも 1/2 時間は患者を横にしたままにしてください。刺激が問題になる場合は、注射液を生理食塩水または 2% プロカインで希釈してください。シリンジ内で他の薬剤と混合することはお勧めしません。皮下注射はお勧めできません。未希釈のソラジン (クロルプロマジン) を静脈に注射することは避けてください。 IVルートは、重度のしゃっくり、手術、破傷風の場合のみです。
接触皮膚炎の可能性があるため、溶液が手や衣服につかないようにしてください。このソリューションは、光から保護する必要があります。これは無色透明から淡黄色の溶液です。わずかに黄色がかった変色があっても効力は変わりません。著しく変色した場合は、溶液を廃棄する必要があります。亜硫酸塩感受性については、 警告 このラベルのセクション。
濃縮物に関する注意: 濃縮液を使用する場合は、投与直前に 60 mL (2 液量オンス) 以上の希釈液に濃縮液の所望の投与量を加えてください。これにより、おいしさと安定性が保証されます。希釈に推奨される媒体は、トマトまたはフルーツ ジュース、牛乳、シンプル シロップ、オレンジ シロップ、炭酸飲料、コーヒー、紅茶、または水です。半固形食品(スープ、プリンなど)も使用できます。濃縮物は光に敏感です。光から保護し、琥珀色のガラス瓶に分配する必要があります。冷蔵は不要です。
供給方法
錠剤: 10 mg、100 個入りのボトル。 100 および 1000 のボトルで 25 mg または 50 mg。重度の精神神経疾患で使用する場合は、100 mg および 200 mg で 100 および 1000 のボトルで。
NDC 0007-5073-20 10mg 100's NDC 0007-5074-20 25mg 100's NDC 0007-5074-30 25mg 1000's NDC 0007-5076-20 50mg 100's NDC 0007-5076-30 50mg NDC 1000's 20 100 mg 100's NDC 0007-5077-30 100 mg 1000's NDC 0007-5079-20 200 mg 100's NDC 0007-5079-30 200 mg 1000's
Spansule® ブランドの徐放性カプセル: 30 mg、75 mg、または 150 mg、50 個入りのボトル。
NDC 0007-5063-15 30mg 50代 NDC 0007-5064-15 75mg 50代 NDC 0007-5066-15 150mg 50代
アンプル: 1 mL および 2 mL (25 mg/mL)、10 個入りの箱。
NDC 0007-5060-11 25 mg/mL の 1 mL アンプル (10 個のボックス) NDC 0007-5061-11 25 mg/mL の 2 mL アンパルス (10 個のボックス)
複数回投与バイアル: 10 mL (25 mg/mL)、1 箱入り。
NDC 0007-5062-01 25 mg/mL、10 mL マルチドーズ バイアル (1 箱)
シロップ: 10 mg/5 mL、4 液量オンスのボトルに入っています。
NDC 0007-5072-44 10 mg/5 mL 4 液量オンス
座薬:25mgまたは100mg、1箱12個入り。
NDC 0007-5070-03 25 mg (12 個入りボックス) NDC 0007-5071-03 100 mg (12 個入りボックス)
シロップを除くすべての剤形は、15°~30°C (59°~86°F) で保管する必要があります。シロップは 25°C (77°F) 以下で保管してください。
*フェニトイン、パークデイビス。 †メトリザミド、Sanofi Winthrop Pharmaceuticals。 ‡ 酒石酸水素ノルエピネフリン、Sanofi Winthrop Pharmaceuticals。 §フェニレフリン塩酸塩、Sanofi Winthrop Pharmaceuticals。 ||ジフェンヒドラミン塩酸塩、パークデイビス。
警告 : Thorazine® (クロルプロマジン) スパンスル カプセルは、四塩化炭素とメチル クロロホルムを使用して製造されています。これらの物質は、上層大気のオゾンを破壊することにより、公衆衛生と環境に害を及ぼします。
FDA 改訂日: 1998 年 4 月 22 日。メーカー情報: 該当なし
副作用
注: トラジン (クロルプロマジン) のいくつかの副作用は、僧帽弁閉鎖不全症または褐色細胞腫の患者が推奨用量に従って重度の低血圧を経験したなど、特別な医学的問題を有する患者で発生する可能性が高いか、またはより強く発生する可能性があります。
眠気 、通常は軽度から中等度で、特に最初または2週間目に発生する可能性があり、その後は通常消失します.面倒な場合は、投与量を減らすことができます。
B 適応症や投与量に関係なく、全体的な発生率は低い。ほとんどの研究者は、それが感受性反応であると結論付けています。ほとんどの症例は、治療の 2 週目から 4 週目の間に発生します。臨床像は感染性肝炎に似ており、検査室の特徴は実質の損傷ではなく、閉塞性黄疸です。通常、薬を中止するとすぐに元に戻ります。ただし、慢性黄疸が報告されています。
既存の肝疾患により、患者が黄疸になりやすくなるという決定的な証拠はありません。肝硬変のアルコール依存症患者は、ソラジン(クロルプロマジン)で合併症なく治療されています。それにもかかわらず、この薬は肝疾患のある患者には慎重に使用する必要があります。フェノチアジンで黄疸を経験した患者は、可能であれば、ソラジン(クロルプロマジン)または他のフェノチアジンに再曝露すべきではありません.
グリッペ様の症状を伴う発熱が発生した場合は、適切な肝臓検査を実施する必要があります。検査で異常が示された場合は、治療を中止してください。
薬物によって誘発された黄疸の肝機能検査は、肝外閉塞を模倣する可能性があります。肝外閉塞が確認されるまで試験的開腹術を差し控える。
血液疾患 無顆粒球症、好酸球増加症、白血球減少症、溶血性貧血、再生不良性貧血、血小板減少性紫斑病および汎血球減少症を含む報告されています。
無顆粒球症 — 喉の痛みやその他の感染症の徴候が突然現れた場合は、報告するよう患者に警告する。白血球数と分画が細胞抑制を示している場合は、治療を中止し、抗生物質やその他の適切な治療を開始してください。
ほとんどの症例は、治療の 4 週間から 10 週間の間に発生しています。その間、患者を注意深く観察する必要があります。
上記の症状が伴わない限り、中等度の白血球抑制は治療中止の指標にはなりません。
心臓血管
降圧効果 — 最初の注射後に、起立性低血圧、単純性頻脈、一時的な失神、めまいが起こることがあります。場合によっては、その後の注射の後。まれに、最初の経口投与後。通常、回復は自然に起こり、症状は 1/2 ~ 2 時間以内に消失します。場合によっては、これらの影響がより深刻で長引いて、ショックのような状態になることがあります。
注射後の低血圧を最小限に抑えるために、患者を横にして少なくとも 1/2 時間観察してください。低血圧をコントロールするには、患者を頭を低くして足を上げた状態にします。血管収縮剤が必要な場合は、Levophed® *** と Neo-Synephrine® § が最適です。エピネフリンを含む他の昇圧剤は、逆説的に血圧をさらに低下させる可能性があるため、使用しないでください。
心電図の変更 — 特に非特異的で、通常は可逆的な Q 波と T 波の歪み — は、ソラジン (クロルプロマジン) などのフェノチアジン精神安定剤を投与されている一部の患者で観察されています。
注: 明らかに心停止による突然死が報告されています。
中枢神経系の反応
神経筋(錐体外路)反応 — 神経筋反応には、ジストニア、運動不穏、疑似パーキンソニズム、および遅発性ジスキネジアが含まれ、用量に関連しているようです。それらについては、次の段落で説明します。
ジストニア 症状には、首の筋肉のけいれんが含まれる場合があり、急性の可逆性斜頸に進行することもあります。背中の筋肉の伸筋の硬直、時には後屈に進行する;手根脚痙攣、開口障害、嚥下困難、眼科学的危機、および舌の突出。
これらは通常、数時間以内に治まり、ほとんどの場合、薬を中止してから 24 ~ 48 時間以内に治まります。
軽症の場合は、安心感やバルビツレートで十分です。中等度の場合、バルビツレートは通常、迅速な緩和をもたらします。より深刻な成人の場合、レボドパを除く抗パーキンソニズム薬の投与により、通常は症状が急速に回復します。子供 (1 歳から 12 歳) では、通常、安心感とバルビツレートが症状をコントロールします。 (または、ベナドリル II の非経口投与が有用な場合があります。小児の適切な投与量については、ベナドリルの処方情報を参照してください。) 抗パーキンソニズム薬またはベナドリルによる適切な治療で徴候や症状が改善しない場合は、診断を再評価する必要があります。
必要に応じて、気道の確保や十分な水分補給などの適切な支援策を講じる必要があります。治療を再開する場合は、投与量を減らす必要があります。これらの症状が子供や妊娠中の患者に発生した場合は、薬を再開しないでください.
モーターの落ち着きのなさ: 症状には、動揺や神経質、時には不眠症などがあります。これらの症状はしばしば自然に消えます。これらの症状は、元の神経症または精神病の症状に似ている場合があります。これらの副作用が治まるまで、投与量を増やしてはいけません。
これらの症状があまりにも厄介になった場合は、通常、投与量を減らすか、薬を変更することで制御できます。抗パーキンソン病薬、ベンゾジアゼピンまたはプロプラノロールによる治療が役立つ場合があります。
偽パーキンソニズム: 症状には、仮面のような顔、よだれ、震え、丸薬運動、歯車の硬直、シャッフル歩行などがあります。ほとんどの場合、これらの症状は、抗パーキンソン病薬を併用すると容易に制御されます。抗パーキンソニズム薬は、必要な場合にのみ使用する必要があります。通常、数週間から 2 ~ 3 か月の治療で十分です。この期間の後、患者は継続治療の必要性を判断するために評価されるべきです。 (注: レボドパは、抗精神病薬誘発性の偽パーキンソニズムに有効であることがわかっていません。) 時折、ソラジン (クロルプロマジン) の投与量を減らすか、薬物を中止する必要があります。
遅発性ジスキネジア: すべての抗精神病薬と同様に、遅発性ジスキネジアは、長期治療を受けている一部の患者に現れるか、薬物療法が中止された後に現れることがあります.この症候群は、低用量での比較的短い治療期間の後に発生する可能性がありますが、頻度ははるかに低くなります.この症候群は、すべての年齢層に現れます。その有病率は年配の患者、特に年配の女性の間で最も高いように見えますが、どの患者が症候群を発症する可能性が高いかを抗精神病薬治療の開始時に予測するために有病率の推定に頼ることは不可能です.症状は持続し、一部の患者では元に戻せないようです。この症候群は、舌、顔、口、または顎のリズミカルな不随意運動(例、舌の突出、頬のふくらみ、口のしわ、咀嚼運動)を特徴とします。四肢の不随意運動を伴うこともあります。まれに、四肢のこれらの不随意運動が遅発性ジスキネジアの唯一の症状です。遅発性ジスキネジアの変種である遅発性ジストニアも報告されています。
遅発性ジスキネジアの有効な治療法は知られていません。抗パーキンソニズム薬は、この症候群の症状を緩和しません。これらの症状が現れた場合、臨床的に可能であれば、すべての抗精神病薬を中止することをお勧めします。治療を再開したり、薬剤の投与量を増やしたり、別の抗精神病薬に切り替えたりする必要がある場合は、症候群を隠すことができます.
舌の細かいバーミキュラ運動は症候群の初期の兆候である可能性があり、その時点で投薬を中止すると症候群が発症しない可能性があると報告されています.
行動への悪影響 — 精神病症状および緊張病様状態がまれに報告されています。
その他の中枢神経系への影響 — 神経弛緩性悪性症候群 (NMS) は、抗精神病薬に関連して報告されています。 (見る 警告 .) 脳浮腫が報告されています。
けいれん発作(小発作および大発作)が報告されており、特に脳波異常またはそのような障害の既往のある患者で報告されています。
脳脊髄液タンパク質の異常も報告されています。
軽度の蕁麻疹型または光線過敏症のアレルギー反応が見られます。日光に過度にさらさないようにしてください。剥脱性皮膚炎を含む、より深刻な反応が時折報告されています。
接触性皮膚炎は看護職員で報告されています。したがって、ソラジン (クロルプロマジン) の液体または注射剤を投与する際は、ゴム手袋の使用をお勧めします。
さらに、喘息、喉頭浮腫、血管神経性浮腫、アナフィラキシー様反応が報告されています。
内分泌疾患 授乳と中等度の乳房の充血が、大量の女性に起こることがあります。持続する場合は、投与量を減らすか、薬を中止してください。偽陽性の妊娠検査が報告されていますが、血清検査を使用すると発生する可能性は低くなります.無月経や女性化乳房も報告されています。高血糖症、低血糖症、糖尿病が報告されています。
自律神経反応 :たまに口が渇く。鼻詰まり;吐き気;便秘;便秘;無動イレウス;尿閉;持続勃起症;縮瞳および散瞳、アトニック結腸、射精障害/インポテンツ。
長期治療における特別な考慮事項: かなりの用量のソラジン(クロルプロマジン)を長期間服用している一部の患者では、皮膚の色素沈着と眼の変化が発生しています.
皮膚の色素沈着 — 皮膚の色素沈着のまれな例が入院中の精神病患者で観察されており、主に女性で、毎日 500 mg から 1500 mg の用量で通常 3 年以上薬を服用しています。体の露出した部分に限定された色素変化は、皮膚のほとんど知覚できないほどの黒ずみから、時には紫色の色調を伴うスレートグレーまでの範囲です.組織学的検査は、おそらくメラニン様複合体である、主に真皮の色素を明らかにします。服用を中止すると色素沈着が薄くなることがあります。
目の変化 — 眼の変化は、皮膚の色素沈着よりも頻繁に発生しており、ソラジン (クロルプロマジン) を 1 日 300 mg 以上の用量で通常 2 年以上服用している色素沈着患者と非色素沈着患者の両方で観察されています。目の変化は、水晶体と角膜への微粒子物質の沈着によって特徴付けられます。より進行した症例では、水晶体の前部に星形の混濁も観察されています。目の沈着物の性質はまだ決定されていません。より深刻な眼の変化を伴う少数の患者は、何らかの視覚障害を持っています。これらの角膜および水晶体の変化に加えて、上皮性角膜症および色素性網膜症が報告されています。報告によると、薬物の中止後に眼の病変が退行する可能性があることが示唆されています。
眼の変化の発生は投与量レベルおよび/または治療期間に関連しているように思われるため、中程度から高レベルの投与量を長期にわたって服用している患者は、定期的な眼の検査を受けることをお勧めします。
病因 — これらの反応の両方の病因は明らかではありませんが、光への曝露と治療の用量/期間が最も重要な要因のようです.これらの反応のいずれかが観察された場合、医師は継続治療の利点と起こりうるリスクを比較検討し、個々のケースのメリットに基づいて、現在の治療を継続するか、投与量を減らすか、または薬物を中止するかを決定する必要があります。
その他の有害反応: 大量の IM 投与後に軽度の発熱が起こることがあります。高熱が報告されています。食欲が増し、体重が増えることもあります。末梢性浮腫および全身性エリテマトーデス様症候群が報告されています。
注: フェノチアジンを投与されている患者の突然死の報告が時折あります。いくつかのケースでは、原因は咳反射の障害による心停止または窒息であると思われました。
薬物相互作用
情報が提供されていません。
警告
ソラジン (クロルプロマジン) に続発する錐体外路症状は、ライ症候群やその他の脳症など、嘔吐の原因となる診断されていない原疾患の中枢神経系の徴候と混同される場合があります。ソラジン (クロルプロマジン) およびその他の潜在的な肝毒の使用は、徴候や症状がライ症候群を示唆する小児および青年では避けるべきです。
遅発性ジスキネジア: 遅発性ジスキネジアは、潜在的に不可逆的で不随意のジスキネジー運動からなる症候群であり、抗精神病薬で治療されている患者に発症する可能性があります。この症候群の有病率は高齢者、特に年配の女性の間で最も高いようですが、抗精神病薬治療の開始時に、どの患者がこの症候群を発症する可能性があるかを予測するために有病率の推定に頼ることは不可能です。抗精神病薬製品が遅発性ジスキネジアを引き起こす可能性が異なるかどうかは不明です。
治療期間が長くなり、患者に投与される抗精神病薬の総累積投与量が増加するにつれて、症候群を発症するリスクとそれが不可逆的になる可能性は両方とも増加すると考えられています。しかし、この症候群は、低用量での比較的短い治療期間の後に発生する可能性がありますが、それほど一般的ではありません.
遅発性ジスキネジアの確立された症例に対する既知の治療法はありませんが、抗精神病薬治療を中止すると、症候群は部分的または完全に寛解する可能性があります.しかし、抗精神病薬の治療自体が症候群の徴候や症状を抑制 (または部分的に抑制) する可能性があり、それによって潜在的な疾患プロセスを覆い隠す可能性があります。症状の抑制が症候群の長期経過に及ぼす影響は不明です。
これらの考慮事項を考慮すると、遅発性ジスキネジアの発生を最小限に抑える可能性が最も高い方法で抗精神病薬を処方する必要があります。慢性抗精神病治療は、一般に、1) 抗精神病薬に反応することが知られている慢性疾患に苦しむ患者、および 2) 同等に効果的であるが潜在的に害の少ない代替治療が利用できない、または適切でない患者のために予約されるべきです。慢性的な治療を必要とする患者では、満足のいく臨床反応をもたらす最小用量と最短の治療期間を追求する必要があります。継続的な治療の必要性は、定期的に再評価する必要があります。
抗精神病薬を服用している患者に遅発性ジスキネジアの徴候と症状が現れた場合は、薬物の中止を検討する必要があります。ただし、症候群の存在にもかかわらず、一部の患者は治療を必要とする場合があります。
遅発性ジスキネジアの説明とその臨床的検出に関する詳細については、次のセクションを参照してください。 予防 と 有害反応 .
神経弛緩性悪性症候群 (NMS): 神経弛緩性悪性症候群 (NMS) と呼ばれることもある致命的な症状の複合体が、抗精神病薬に関連して報告されています。 NMS の臨床症状は、高熱、筋肉のこわばり、精神状態の変化、および自律神経系の不安定性 (不規則な脈拍または血圧、頻脈、発汗、不整脈) の証拠です。
この症候群の患者の診断評価は複雑です。診断に到達する際には、臨床症状に深刻な医学的疾患(肺炎、全身感染症など)と未治療または不十分な治療を受けた錐体外路徴候および症状(EPS)の両方が含まれる症例を特定することが重要です。鑑別診断におけるその他の重要な考慮事項には、中枢性抗コリン作動性毒性、熱射病、薬物熱、および原発性中枢神経系 (CNS) の病理が含まれます。
NMS の管理には、1) 抗精神病薬および同時治療に必須ではない他の薬の即時中止、2) 集中的な対症療法および医学的モニタリング、および 3) 特定の治療法が利用可能な付随する深刻な医学的問題の治療が含まれる必要があります。合併症のない NMS に対する特定の薬理学的治療レジメンについては、一般的な合意はありません。
患者が NMS からの回復後に抗精神病薬治療を必要とする場合、薬物療法の再導入の可能性を慎重に検討する必要があります。 NMSの再発が報告されているため、患者を注意深く監視する必要があります。
リチウムと抗精神病薬で治療された少数の患者に、脳症症候群(脱力感、無気力、発熱、振戦および混乱、錐体外路症状、白血球増加症、血清酵素上昇、BUN および FBS を特徴とする)が発生した。いくつかの例では、症候群の後に不可逆的な脳損傷が続きました。これらの事象とリチウムおよび抗精神病薬の同時投与との間には因果関係がある可能性があるため、このような併用療法を受けている患者は、神経毒性の早期の証拠について綿密に監視し、そのような徴候が現れた場合は直ちに治療を中止する必要があります。この脳症症候群は、神経弛緩性悪性症候群 (NMS) と類似または同一である可能性があります。
ソラジン(クロルプロマジン)アンプルおよび多回投与バイアルには、亜硫酸水素ナトリウムおよび亜硫酸ナトリウムが含まれています。亜硫酸塩は、特定の感受性のある人々において、アナフィラキシー症状および生命を脅かすまたは軽度の喘息発作を含むアレルギー反応を引き起こす可能性があります。一般集団における亜硫酸過敏症の全体的な有病率は不明であり、おそらく低い.亜硫酸過敏症は、喘息でない人よりも喘息患者に多く見られます。
骨髄抑制の患者、または以前にフェノチアジンによる過敏症反応(例、血液疾患、黄疸)を示した患者は、医師の判断で治療の潜在的な利益がそれを上回る場合を除き、ソラジン(クロルプロマジン)を含むフェノチアジンを受けるべきではありません.可能性のある危険。
ソラジン(クロルプロマジン)は、特に治療の最初の数日間、精神的および/または身体的能力を損なう可能性があります.したがって、注意が必要な活動 (例: 車両や機械の操作) については患者に注意してください。
この薬とのアルコールの使用は、相加効果と低血圧の可能性があるため避ける必要があります。ソラジン (クロルプロマジン) は、グアネチジンおよび関連化合物の降圧効果を打ち消す可能性があります。
妊娠中の使用法: 妊娠中のソラジン(クロルプロマジン)使用の安全性は確立されていません。したがって、医師の判断で不可欠な場合を除いて、妊娠中の患者に薬を投与することはお勧めできません.潜在的な利点は、起こりうる危険を明らかに上回る必要があります。母親がフェノチアジンを投与された新生児に、長期にわたる黄疸、錐体外路徴候、反射亢進または反射低下の事例が報告されています。
げっ歯類の生殖研究は、胚毒性、新生児死亡率の増加、および薬物の看護移行の可能性を示しています。薬物で治療されたげっ歯類の子孫でのテストは、パフォーマンスの低下を示しています。永久的な神経損傷の可能性を排除することはできません。
授乳中の母親: 授乳中の母親の母乳中にクロルプロマジンが排泄されるという証拠があります。クロルプロマジンは授乳中の乳児に重篤な副作用を引き起こす可能性があるため、母親にとっての薬の重要性を考慮して、授乳を中止するか薬を中止するかを決定する必要があります。
予防
全般的
抗精神病薬に慢性的にさらされている一部の患者が遅発性ジスキネジーを発症する可能性があることを考えると、可能であれば、慢性的な使用が考えられるすべての患者に、このリスクに関する完全な情報を提供することをお勧めします.患者および/またはその保護者に通知する決定は、臨床状況と、提供された情報を理解する患者の能力を明らかに考慮に入れなければなりません。
ソラジン (クロルプロマジン) は、心臓血管、肝臓、または腎臓に疾患のある人には慎重に投与する必要があります。肝硬変による肝性脳症の病歴を持つ患者は、ソラジン (クロルプロマジン) の CNS 効果 (すなわち、脳障害および EEG の異常な減速) に対する感受性が高まっているという証拠があります。
ソラジン(クロルプロマジン)は、中枢神経抑制作用があるため、重度の喘息、肺気腫、急性呼吸器感染症などの慢性呼吸器疾患、特に小児(1~12歳)の患者には注意して使用する必要があります。
ソラジン(クロルプロマジン)は咳反射を抑えることができるため、嘔吐物の誤嚥が可能です。
ソラジン (クロルプロマジン) は、麻酔薬、バルビツレート、麻薬などの中枢神経系抑制薬の作用を延長し、強化します。ソラジン(クロルプロマジン)を併用する場合は、通常の1/4~1/2程度の量が必要です。ソラジン(クロルプロマジン)が中枢神経系抑制剤の必要量を減らすために投与されていない場合、ソラジン(クロルプロマジン)治療を開始する前に、そのような抑制剤を中止するのが最善です.これらの薬剤はその後、低用量で再開し、必要に応じて増量することができます。
注: ソラジン (クロルプロマジン) は、バルビツレートの抗けいれん作用を増強しません。したがって、ソラジン(クロルプロマジン)を開始した場合、バルビツレートを含む抗けいれん薬の投与量を減らすべきではありません。代わりに、ソラジン(クロルプロマジン)を低用量から開始し、必要に応じて増量してください。
極度の熱、有機リン殺虫剤にさらされる人、およびアトロピンまたは関連薬を受けている人には注意して使用してください。
抗精神病薬はプロラクチン値を上昇させます。上昇は慢性投与中も持続します。組織培養実験では、ヒト乳癌の約 1/3 が in vitro でプロラクチン依存性であることが示されています。これは、以前に乳癌が発見された患者にこれらの薬剤の処方を検討する場合、潜在的に重要な要素です。乳汁漏出、無月経、女性化乳房、インポテンツなどの障害が報告されていますが、ほとんどの患者にとって血清プロラクチン値の上昇の臨床的意義は不明です。げっ歯類では、抗精神病薬を慢性的に投与した後、乳腺腫瘍が増加することがわかっています。しかし、これまでに実施された臨床研究も疫学研究も、これらの薬物の慢性投与と乳腺腫瘍形成との関連を示していません。入手可能な証拠は、現時点では決定的であるにはあまりにも限定的であると考えられています。
精母細胞の染色体異常および異常な精子が、特定の抗精神病薬で治療されたげっ歯類で実証されています。
抗コリン作用を発揮する、および/または散瞳を引き起こすすべての薬物と同様に、クロルプロマジンは緑内障患者には注意して使用する必要があります。
クロルプロマジンは、経口抗凝固薬の効果を弱めます。
フェノチアジンは、アルファアドレナリン遮断を引き起こす可能性があります。
クロルプロマジンは痙攣の閾値を下げる可能性があります。抗けいれん薬の投与量の調整が必要になる場合があります。抗けいれん効果の増強は起こりません。しかし、クロルプロマジンが Dilantin®* の代謝を阻害し、Dilantin の毒性を引き起こす可能性があることが報告されています。
プロプラノロールとの併用投与により、両方の薬物の血漿レベルが上昇します。
サイアザイド利尿薬は、フェノチアジンで発生する可能性がある起立性低血圧を強調する可能性があります。
フェノチアジンの存在は、偽陽性のフェニルケトン尿症 (PKU) 検査結果を生み出す可能性があります。
フェノチアジン誘導体を含む発作閾値を下げる薬剤は、Amipaque®† と一緒に使用しないでください。他のフェノチアジン誘導体と同様に、ソラジン (クロルプロマジン) は骨髄造影の少なくとも 48 時間前に中止する必要があり、処置後少なくとも 24 時間は再開してはならず、脊髄造影の前または処置後に発生する吐き気と嘔吐の制御に使用しないでください。アミパックで。
長期療法: 累積的な薬物効果に関連する副作用の可能性を軽減するために、ソラジン(クロルプロマジン)および/または他の抗精神病薬による長期治療歴のある患者は、定期的に評価して、維持用量を下げるか、薬物療法を中止できるかどうかを判断する必要があります。
制吐効果: ソラジン(クロルプロマジン)の制吐作用は、他の薬物の過剰摂取の徴候や症状を覆い隠し、腸閉塞、脳腫瘍、ライ症候群などの他の状態の診断と治療を曖昧にする可能性があります. (見る 警告 .)
ソラジン (クロルプロマジン) を癌化学療法薬と一緒に使用すると、これらの薬剤の毒性の徴候である嘔吐が、ソラジン (クロルプロマジン) の制吐効果によって目立たなくなることがあります。
突然の撤退: 他のフェノチアジンと同様に、ソラジン (クロルプロマジン) は精神的依存を引き起こすことは知られておらず、耐性や中毒を引き起こしません。しかし、高用量治療の突然の中止に続いて、胃炎、吐き気と嘔吐、めまいと震えなどの身体依存の症状に似たいくつかの症状があるかもしれません.これらの症状は、通常、用量を徐々に減らすか、ソラジン(クロルプロマジン)の使用を中止した後も抗パーキンソニズム薬の併用を数週間継続することで回避または軽減できます。
過剰摂取
(こちらもご覧ください 有害反応 .)
症状 - 主に傾眠または昏睡に至る中枢神経系の抑制の症状。低血圧および錐体外路症状。
その他の可能性のある症状には、興奮と落ち着きのなさ、痙攣、発熱、口渇やイレウスなどの自律神経反応、心電図の変化、不整脈などがあります。
治療 - 過剰摂取の状況では複数の薬物療法が一般的であるため、患者が服用している他の薬を決定することが重要です。治療は基本的に対症療法と支持療法です。早期の胃洗浄が役立ちます。重度の過剰摂取では、錐体外路機構の関与により嚥下障害および呼吸困難が生じる可能性があるため、患者を観察し、気道を開いた状態に維持してください。吐き気を誘発しようとしないでください。頭や首のジストニー反応が起こり、嘔吐物を誤嚥する可能性があります。錐体外路症状は、抗パーキンソニズム薬、バルビツレート、またはベナドリルで治療できます。これらの製品の処方情報を参照してください。呼吸抑制を増やさないように注意する必要があります。
覚醒剤の投与が望ましい場合は、アンフェタミン、デキストロアンフェタミン、または安息香酸ナトリウムを含むカフェインが推奨されます。痙攣を引き起こす可能性のある興奮剤(例、ピクロトキシンまたはペンチレンテトラゾール)は避けるべきです。
低血圧が発生した場合は、循環ショックを管理するための標準的な対策を開始する必要があります。血管収縮剤を投与することが望ましい場合は、レボフェドとネオ シネフリンが最適です。エピネフリンを含む他の昇圧剤は、フェノチアジン誘導体がこれらの薬剤の通常の上昇作用を逆転させ、血圧のさらなる低下を引き起こす可能性があるため、推奨されません.
限られた経験から、フェノチアジンは透析できないことが示されています。
Spansule® カプセルに関する特記事項 — Spansule カプセル薬の多くは徐々に放出されるようにコーティングされているため、摂取した薬の効果を逆転させ、患者をサポートするための治療は、過剰摂取の症状が続く限り継続する必要があります。生理食塩水下剤は、まだ薬を放出していないペレットの排出を早めるのに役立ちます。
禁忌
フェノチアジンに対する既知の過敏症のある患者には使用しないでください。
昏睡状態、または大量の中枢神経抑制剤(アルコール、バルビツレート、麻薬など)の存在下では使用しないでください。
臨床薬理学
行動
クロルプロマジンの治療効果が生じる正確なメカニズムはわかっていません。主な薬理作用は向精神性です。また、鎮静作用や制吐作用もあります。
クロルプロマジンは、中枢神経系のすべてのレベル、主に皮質下レベル、および複数の臓器系に作用します。クロルプロマジンは強力な抗アドレナリン活性と弱い末梢抗コリン活性を持っています。神経節遮断作用は比較的わずかです。また、わずかな抗ヒスタミン作用と抗セロトニン作用もあります。
患者情報
情報が提供されていません。を参照してください。 警告 と 予防 セクション。
