Mircette 0.15/0.02 mg Desogestrel 使用法、副作用および投与量。 オンライン薬局の価格。 処方箋不要のジェネリック医薬品。
ミルセット0.15mgとは?
ミルセットは、妊娠を防ぐための避妊薬として使用される処方薬です。ミルセットは、単独で使用することも、他の薬と併用することもできます。
ミルセットは、エストロゲン/プロゲスチンと呼ばれる種類の薬に属しています。避妊薬、経口。
ミルセットが子供の初潮前に安全で効果があるかどうかはわかっていません.
ミルセットの副作用にはどのようなものがありますか?
Mircette は、次のような重大な副作用を引き起こす可能性があります。
- 蕁麻疹、
- 呼吸困難、
- 顔、唇、舌、喉の腫れ、
- 突然のしびれや衰弱(特に体の片側)、
- 突然の激しい頭痛、
- ろれつが回らない、
- 視力やバランスの問題、
- 突然の視力低下、
- 刺すような胸の痛み、
- 呼吸困難、
- 喀血、
- 片足または両足の痛みまたは熱、
- 胸の痛みや圧迫感、
- あごや肩に広がる痛み
- 吐き気、
- 発汗、
- 食欲減少、
- 上腹部の痛み、
- 疲れ、
- 熱、
- 暗い尿、
- 粘土色の便、
- 皮膚や目の黄変(黄疸)、
- 激しい頭痛、
- ぼやけた視界、
- 首や耳がドキドキする
- 手、足首、足のむくみ、
- 片頭痛のパターンまたは重症度の変化、
- 乳房のしこり、
- 睡眠の問題、
- 弱点、
- 疲労感と
- 気分の変化
上記の症状がある場合は、すぐに医療機関を受診してください。
ミルセットの最も一般的な副作用は次のとおりです。
- 吐き気、
- 嘔吐(特にこの薬を飲み始めたとき)、
- 乳房の圧痛、
- 破綻出血、
- にきび、
- 顔の皮膚の黒ずみ、
- 体重増加、および
- コンタクトレンズの問題
気になる副作用や治らない副作用がある場合は、医師に相談してください。
これらは、Mircette の考えられるすべての副作用ではありません。詳細については、医師または薬剤師にお尋ねください。
副作用に関する医学的アドバイスについては、医師に連絡してください。 1-800-FDA-1088 で副作用を FDA に報告できます。
この製品は HIV 感染 (AIDS) やその他の性感染症を予防するものではないことを患者に説明する必要があります。
説明
Mircette® (デソゲストレル/エチニル エストラジオールおよびエチニル エストラジオール) 錠剤は、それぞれ 0.15 mg のデソゲストレル (13-エチル11-メチレン-18,19-ジノール-17 アルファ-プレグン-4-エン-20 -yn-17-ol)、0.02 mg のエチニル エストラジオール (19-nor17 alpha-pregna-1,3,5 (10)-trien-20-yne-3,17-diol)、およびコロイド状二酸化ケイ素を含む不活性成分、ヒプロメロース、ラクトース一水和物、ポリエチレングリコール、ポビドン、アルファ化デンプン、ステアリン酸およびビタミンE、続いて、以下の不活性成分を含む2つの不活性な薄緑色の丸い錠剤: FD&C blue no. 1 アルミレーキ FD &C イエロー No. 6 アルミレーキ、D&C イエロー No. 10 アルミニウムレーキ、ラクトース一水和物、ステアリン酸マグネシウム、微結晶性セルロース、アルファ化デンプン。 Mircette® には、0.01 mg のエチニル エストラジオール (19-nor-17 alpha-pregna-1,3,5 (10)-trien-20-yne3,17-diol) とコロイド状二酸化ケイ素を含む不活性成分を含む 5 つの黄色の丸い錠剤も含まれています。 、D&CイエローNo. 10、アルミレーキ、FD&CイエローNo. 6 アルミニウムレーキ、ヒプロメロース、ラクトース一水和物、ポリエチレングリコール、ポビドン、ポリソルベート 80、アルファ化デンプン、ステアリン酸、二酸化チタン、ビタミン E。デソゲストレルとエチニルエストラジオールの分子量は、それぞれ 310.48 と 296.40 です。構造式は次のとおりです。
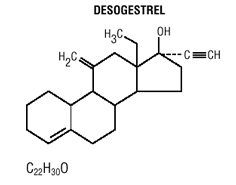
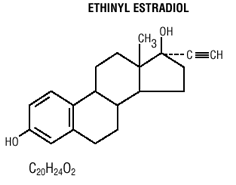
適応症
Mircette® (デソゲストレル/エチニルエストラジオールおよびエチニルエストラジオール) 錠剤は、避妊法としてこの製品を使用することを選択した女性の妊娠の予防に適応されます。
経口避妊薬は非常に効果的です。表 II は、併用経口避妊薬およびその他の避妊方法の使用者の典型的な偶発的妊娠率を示しています。滅菌を除くこれらの避妊法の有効性は、それらが使用される信頼性に依存します。これらの方法を正しく一貫して使用することで、失敗率を下げることができます。
表 II: 典型的な避妊法使用の最初の年と完全な避妊法使用の最初の年の間に意図しない妊娠を経験した女性の割合、および最初の年の終わりに使用を継続している割合、米国。
投薬と管理
最大限の避妊効果を得るには、Mircette® (デソゲストレル/エチニル エストラジオールおよびエチニル エストラジオール) タブレットを指示どおりに、24 時間を超えない間隔で服用する必要があります。 Mircette® は、日曜スタートまたは初日スタートのいずれかを使用して開始できます。
注: 各サイクル パック ディスペンサーには、日曜日から始まる曜日が事前に印刷されており、日曜日の開始レジメンを容易にします。 1 日目の開始レジメンに対応するために、各サイクル パック ディスペンサーには 6 つの異なる「デイ ラベル ストリップ」が付属しています。この場合、患者は、事前に印刷された日の上に、開始日に対応する粘着性の「日ラベルストリップ」を配置する必要があります。
重要:Mircette®の使用開始前に排卵と受胎の可能性を考慮する必要があります。
避妊のための Mircette® の使用は、母乳育児をしないことを選択した女性の場合、産後 4 週間で開始できます。産褥期に錠剤を投与する場合は、産褥期に関連する血栓塞栓症のリスクの増加を考慮する必要があります (以下を参照)。 禁忌 と 警告 血栓塞栓症について。こちらもご覧ください 予防 為に 授乳中の母親 )。
患者が分娩後に Mircette® を開始し、まだ生理が来ていない場合は、白い錠剤を 7 日間毎日服用するまで、別の避妊方法を使用するように指示する必要があります。
日曜スタート
日曜開始レジメンを開始する場合、最初の連続した 7 日間の投与後まで、別の避妊方法を使用する必要があります。
日曜日の開始を使用して、錠剤は次のように中断することなく毎日服用されます: 最初の白い錠剤は、月経が始まった後の最初の日曜日に服用する必要があります (日曜日に月経が始まる場合、最初の白い錠剤はその日に服用されます)。白色の錠剤を 1 日 1 錠 21 日間、続いて薄緑色 (不活性) の錠剤を 1 日 1 錠を 2 日間、黄色 (活性) の錠剤を 1 日 1 錠を 5 日間服用します。その後のすべてのサイクルで、患者は最後の黄色の錠剤を服用した後、翌日 (日曜日) に新しい 28 錠のレジメンを開始します。 [日曜開始の経口避妊薬から切り替える場合、最初のミルセット® (デソゲストレル/エチニル エストラジオールおよびエチニル エストラジオール) タブレットは、21 日間のレジメンの最後のタブレットの次の日曜日に服用するか、服用後の最初の日曜日に服用する必要があります。 28 日間のレジメンの最後の不活性な錠剤。]
患者が白色の錠剤を 1 錠飲み忘れた場合、気がついたらすぐに飲み忘れた錠剤を服用する必要があります。患者が第 1 週または第 2 週に連続して 2 錠の白い錠剤を飲み忘れた場合、患者は覚えている日に 2 錠、翌日に 2 錠を服用する必要があります。その後、患者はサイクル パックを終了するまで、1 日 1 錠の服用を再開する必要があります。ピルを飲み忘れてから 7 日以内に性交した場合は、避妊のバックアップ方法を使用するよう患者に指示する必要があります。患者が第 3 週に 2 錠連続して白い錠剤を飲み忘れた場合、またはサイクル中の任意の時点で連続して 3 錠以上の白い錠剤を飲み忘れた場合、患者は次の日曜日まで毎日 1 錠の白い錠剤を服用し続ける必要があります。日曜日に、患者はそのサイクル パックの残りを捨て、同じ日に新しいサイクル パックを開始する必要があります。ピルを飲み忘れてから 7 日以内に性交した場合は、避妊のバックアップ方法を使用するよう患者に指示する必要があります。
1日目スタート
月経の初日を「1日目」として、次のように中断することなく錠剤を服用します:白色の錠剤を1日1錠、21日間、薄緑色(不活性)の錠剤を1日1錠、2日間、続いて黄色(エチニルエストラジオール)の錠剤を1日1錠5日間。その後のすべてのサイクルで、患者は最後の黄色の錠剤を服用した翌日に、新しい 28 錠のレジメンを開始します。 [他の経口避妊薬から直接切り替える場合は、前の製品の最後のACTIVE錠の後に始まる月経の最初の日に最初の白い錠剤を服用する必要があります.]
患者が白色の錠剤を 1 錠飲み忘れた場合、気がついたらすぐに飲み忘れた錠剤を服用する必要があります。患者が第 1 週または第 2 週に連続して 2 錠の白い錠剤を飲み忘れた場合、患者は覚えている日に 2 錠、翌日に 2 錠を服用する必要があります。その後、患者はサイクル パックを終了するまで、1 日 1 錠の服用を再開する必要があります。ピルを飲み忘れてから 7 日以内に性交した場合は、避妊のバックアップ方法を使用するよう患者に指示する必要があります。患者が 3 週目に 2 連続して白い錠剤を飲み忘れた場合、または患者がサイクル中の任意の時点で連続して 3 つ以上の白い錠剤を飲み忘れた場合、患者はそのサイクル パックの残りを捨てて、新しいサイクル パックを開始する必要があります。同日。ピルを飲み忘れてから 7 日以内に性交した場合は、避妊のバックアップ方法を使用するよう患者に指示する必要があります。
すべての経口避妊薬
破綻出血、斑点、および無月経は、患者が経口避妊薬を中止する理由としてよく見られます。破綻出血では、膣からの不規則な出血のすべての場合と同様に、非機能的な原因を念頭に置く必要があります。診断されていない持続性または再発性の膣からの異常出血では、妊娠または悪性腫瘍を除外するための適切な診断手段が示されます。妊娠と病状の両方が除外されている場合は、時間または別の準備への変更によって問題が解決する可能性があります.より高いエストロゲン含有量の経口避妊薬への変更は、月経不順を最小限に抑えるのに役立つ可能性がありますが、血栓塞栓症のリスクを高める可能性があるため、必要な場合にのみ行う必要があります.
月経を逃した場合の経口避妊薬の使用:
供給方法
ミルセット ® (デソゲストレル/エチニル エストラジオールおよびエチニル エストラジオール) 錠剤には、21 個の丸い白い錠剤、2 個の丸い緑色の錠剤、および 5 個の丸い黄色の錠剤が、リサイクル可能なプラスチック ディスペンサー内のブリスター カードに含まれています。各白い錠剤 (片面に「dp」、反対面に「021」と刻印) には、0.15 mg のデソゲストレルと 0.02 mg のエチニル エストラジオールが含まれています。各緑色の錠剤 (片面に「dp」、もう片面に「331」の型押し) には不活性成分が含まれています。各黄色の錠剤 (片面に「dp」、もう片面に「457」のデボス加工) には、0.01 mg のエチニルエストラジオールが含まれています。
6個入りボックス NDC 51285-114-58
20° ~ 25°C (68° ~ 77°F) で保管してください [ USP制御の室温 ]。
参考文献
1. ハッチャー RA、トラッセル J、スチュワート F ら。 Contraceptive Technology: Seventeenth Revised Edition、ニューヨーク: Irvington Publishers、1998 年、印刷中。
2. シュテーデル BV.経口避妊薬と心血管疾患。 (パート1)。 N Engl J Med 1981; 305:612–618。
3. シュテーデル BV.経口避妊薬と心血管疾患。 (パート2)。 N Engl J Med 1981; 305:672–677。
44. シャピロ S. 経口避妊薬 — 検討する時が来ました。 N Engl J Med 1987; 315:450–451。
73. Centers for Disease Control および National Institute of Child Health and Human Development のがんおよびステロイド ホルモン研究: 経口避妊薬の使用と卵巣がんのリスク。自工会 1983; 249:1596–1599。
74. Centers for Disease Control および National Institute of Child Health and Human Development のがんとステロイド ホルモン研究: 併用経口避妊薬の使用と子宮内膜がんのリスク。自工会 1987; 257:796–800。
75. オリィ HW.機能性卵巣嚢胞と経口避妊薬:否定的な関連性が外科的に確認されました。自工会 1974; 228:68–69。
76. Ory HW、Cole P、Macmahon B、Hoover R. 経口避妊薬と良性乳房疾患のリスク低下。 N Engl J Med 1976; 294:419–422。
77. オリィ HW.経口避妊薬の使用は、避妊をしなくても健康に役立ちます。ファム・プラン・パースペクト 1982; 14:182–184。
78. Ory HW、Forrest JD、Lincoln R. Making Choices: Evaluating the health risk and benefits of the health control methods.ニューヨーク、アラン・グットマッハー研究所、1983年。 p。 1.
90.ゴッズランド、私ら。脂質および炭水化物の代謝に対する経口避妊薬のさまざまな製剤の影響。 N Engl J Med 1990; 323:1375–81。
91. Kloosterboer、HJ他。経口避妊に使用されるプロゲストゲンのプロゲステロンおよびアンドロゲン受容体結合における選択性。避妊、1988; 38:325–32。
92. Van der Vies, J および de Visser, J. デソゲストレルによる内分泌学的研究。アルズナイム。 Forsch./Drug Res.、1983; 33(l)、2:231–6。
93. ファイル上のデータ、Organon Inc.
94. Fotherby、K.経口避妊薬、脂質および心血管疾患。避妊、1985;巻。 31; 4:367–94。
95. ローレンス、DM 他。重度のにきびを持つ女性の性ホルモン結合グロブリンと派生した遊離テストステロンレベルの減少.臨床内分泌学、1981年。 15:87–91。
96.カルバーグ、Gら。多嚢胞性卵巣症候群の女性における多毛症、アンドロゲンおよび性ホルモン結合グロブリンに対する低用量デソゲストレル-エチニルエストラジオールの組み合わせの効果。 Acta Obstet Gynecol Scand、1985; 64:195–202。
97. Jung-Hoffmann、C および Kuhl、H. 性ホルモン結合グロブリンおよび遊離テストステロンに対する 2 つの低用量経口避妊薬の発散効果。 AJOG、1987; 156:199–203。
98.ハモンド、Gら。デソゲストレルまたはレボノルゲストレルを含む避妊薬による治療中の血清ステロイド結合タンパク質濃度、プロゲストゲンの分布、およびテストステロンのバイオアベイラビリティ。肥沃。無菌、1984; 42:44–51。
99. Palatsi、Rら。 2つの異なる経口避妊薬で治療された女性のにきび患者の血清総および非結合テストステロンおよび性ホルモン結合グロブリン(SHBG)。 Acta Derm Venereol、1984年。 64:517–23。
Teva Women'S Health, Inc., Teva Pharmaceuticals USA, Inc. の子会社。ペンシルバニア州セラーズビル 18960。改訂 2012 年 6 月
副作用
経口避妊薬の使用に関連して、次の重篤な有害反応のリスクが増加しています( 警告 セクション):
- 塞栓症を伴うまたは伴わない血栓性静脈炎および静脈血栓症
- 動脈血栓塞栓症
- 肺塞栓症
- 心筋梗塞
- 脳出血
- 脳血栓症
- 高血圧症
- 胆嚢疾患
- 肝腺腫または良性肝腫瘍
以下の状態と経口避妊薬の使用との間に関連があるという証拠があります。
- 腸間膜血栓症
- 網膜血栓症
経口避妊薬を服用している患者では、次の副作用が報告されており、薬物に関連していると考えられています。
- 吐き気
- 嘔吐
- 消化器症状(腹部のけいれんや膨満感など)
- 破綻出血
- スポッティング
- 月経量の変化
- 無月経
- 治療中止後の一時的な不妊症
- 浮腫
- 持続する可能性のある肝斑
- 乳房の変化:圧痛、肥大、分泌
- 体重の変化(増減)
- 子宮頸部びらんおよび分泌の変化
- 分娩直後に投与した場合の授乳の減少
- 胆汁うっ滞性黄疸
- 片頭痛
- かぶれ(アレルギー)
- 精神的うつ病
- 炭水化物に対する耐性の低下
- 膣カンジダ症
- 角膜曲率の変化(スティープ化)
- コンタクトレンズへの不耐性
経口避妊薬の使用者では、次の副作用が報告されており、その関連性は確認も反論もされていません。
- 月経前症候群
- 白内障
- 食欲の変化
- 膀胱炎様症候群
- 頭痛
- 緊張感
- めまい
- 多毛症
- 頭髪の喪失
- 多形紅斑
- 結節性紅斑
- 出血性発疹
- 膣炎
- ポルフィリン症
- 腎機能障害
- 溶血性尿毒症症候群
- にきび
- 性欲の変化
- 大腸炎
- バッド・キアリ症候群
薬物相互作用
リファンピンの併用により、有効性の低下と、破綻出血および月経不順の発生率の増加が関連付けられています。バルビツレート、フェニルブタゾン、フェニトインナトリウム、カルバマゼピン、およびおそらくグリセオフルビン、アンピシリン、およびテトラサイクリンとの同様の関連性は、あまり目立たないが、示唆されている(72)。
併用ホルモン避妊薬は、おそらくラモトリジングルクロン酸抱合の誘導により、同時投与するとラモトリジンの血漿濃度を大幅に低下させることが示されています。これにより、発作の制御が低下する可能性があります。したがって、ラモトリジンの用量調整が必要になる場合があります。
ホルモン避妊薬との相互作用または酵素変化の可能性に関する詳細情報を入手するには、同時に使用される薬物のラベルを参照してください。
臨床検査との相互作用
特定の内分泌および肝機能検査および血液成分は、経口避妊薬の影響を受ける可能性があります。
警告
喫煙は、経口避妊薬の使用による深刻な心血管系副作用のリスクを高めます。このリスクは、年齢や喫煙量が多い (1 日 15 本以上) と増加し、35 歳以上の女性では顕著です。経口避妊薬を使用する女性は、喫煙しないよう強くアドバイスする必要があります。
経口避妊薬の使用は、心筋梗塞、血栓塞栓症、脳卒中、肝腫瘍、胆嚢疾患などのいくつかの深刻な状態のリスクの増加と関連していますが、根本的な危険因子のない健康な女性では、深刻な罹患率または死亡率のリスクは非常に小さいです.罹患率と死亡率のリスクは、高血圧、高脂血症、肥満、糖尿病などの他の潜在的な危険因子が存在する場合に大幅に増加します。
経口避妊薬を処方する医師は、これらのリスクに関する次の情報に精通している必要があります。
この添付文書に含まれる情報は、主に、現在一般的に使用されているものよりもエストロゲンとプロゲストーゲンの用量が多い処方の経口避妊薬を使用した患者で実施された研究に基づいています.エストロゲンとプロゲストーゲンの両方を低用量で配合した経口避妊薬を長期間使用した場合の効果は、まだ解明されていません。
このラベル付けを通じて、報告された疫学研究には、遡及的研究または症例対照研究と、前向き研究またはコホート研究の 2 種類があります。症例対照研究は、疾患の相対リスクの尺度、すなわち経口避妊薬使用者の疾患発生率と非使用者の疾患発生率の比率を提供します。相対リスクは、疾患の実際の臨床発生に関する情報を提供しません。コホート研究は、経口避妊薬の使用者と非使用者との間の疾患の発生率の差である寄与リスクの尺度を提供します。寄与リスクは、集団における疾患の実際の発生に関する情報を提供します (著者の許可を得て参考文献 2 および 3 から改変)。詳細については、読者は疫学的方法に関するテキストを参照してください。
血栓塞栓症およびその他の血管の問題
血栓塞栓症
経口避妊薬の使用に伴う血栓塞栓性および血栓性疾患のリスクの増加は十分に確立されています。症例対照研究では、非使用者と比較した使用者の相対リスクは、表在静脈血栓塞栓症の最初のエピソードでは 3、深部静脈血栓症または肺塞栓症では 4 ~ 11、静脈血栓症の素因のある女性では 1.5 ~ 6 であることがわかっています。血栓塞栓症 (2,3,19–24)。コホート研究では、相対リスクがやや低く、新しい症例では約 3、入院を必要とする新しい症例では約 4.5 であることが示されています (25)。経口避妊薬に関連する血栓塞栓症のリスクは、使用期間とは関係なく、ピルの使用を中止すると消失します (2)。
いくつかの疫学的研究は、デソゲストレルを含むものを含む第 3 世代の経口避妊薬は、特定の第 2 世代の経口避妊薬よりも静脈血栓塞栓症のリスクが高いことを示しています (102–104)。一般に、これらの研究はリスクが約 2 倍に増加することを示しており、これは女性 10,000 人の使用年あたり 1 ~ 2 例の静脈血栓塞栓症の追加に相当します。ただし、追加の研究からのデータは、このリスクの 2 倍の増加を示していません。
経口避妊薬を使用すると、術後の血栓塞栓性合併症の相対リスクが 2 ~ 4 倍になることが報告されています (9,26)。素因のある状態の女性における静脈血栓症の相対リスクは、そのような病状のない女性の 2 倍です (9,26)。可能であれば、経口避妊薬は、血栓塞栓症のリスクの増加に関連する種類の選択的手術の少なくとも 4 週間前と手術後 2 週間、および長期の固定中および固定後に中止する必要があります。分娩直後は血栓塞栓症のリスクが高まるため、母乳育児を選択しない女性では、分娩後 4 週間以内に経口避妊薬を開始する必要があります。
心筋梗塞
心筋梗塞のリスクの増加は、経口避妊薬の使用に起因しています。このリスクは、主に喫煙者、または高血圧、高コレステロール血症、病的肥満、糖尿病などの冠動脈疾患の潜在的な危険因子を持つ女性に見られます。現在経口避妊薬を使用している人の心臓発作の相対リスクは、2 ~ 6 (4 ~ 10) と推定されています。 30歳未満の女性ではリスクは非常に低いです。
経口避妊薬の使用と組み合わせた喫煙は、30代半ばまたはそれ以上の女性の心筋梗塞の発生率に大きく寄与することが示されており、喫煙が過剰症例の大部分を占めています(11)。循環器疾患に関連する死亡率は、経口避妊薬を使用する女性のうち、35 歳以上の喫煙者と 40 歳以上の非喫煙者で大幅に増加することが示されています (表 III)。
表 III: 年齢、喫煙状況、および経口避妊薬の使用別の女性 100,000 人あたりの循環器疾患死亡率
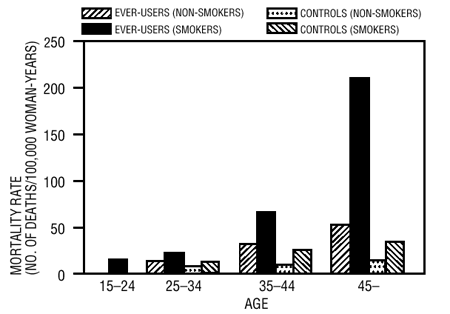
PM Layde と V. Beral の文献から改作。 #12。
経口避妊薬は、高血圧、糖尿病、高脂血症、年齢、肥満などのよく知られた危険因子の影響を悪化させる可能性があります (13)。特に、一部のプロゲストゲンは HDL コレステロールを低下させ、耐糖能障害を引き起こすことが知られていますが、エストロゲンは高インスリン症の状態を引き起こす可能性があります (14–18)。経口避妊薬は使用者の血圧を上昇させることが示されています ( 警告 )。危険因子に対する同様の影響は、心臓病のリスクの増加と関連しています。経口避妊薬は、心血管疾患の危険因子を持つ女性には注意して使用する必要があります。
脳血管疾患
経口避妊薬は、脳血管イベント (血栓性脳卒中および出血性脳卒中) の相対リスクと起因リスクの両方を増加させることが示されていますが、一般的に、リスクは高齢 (>35 歳) の高血圧で喫煙者の女性で最も高くなります。高血圧は、使用者と非使用者の両方のタイプの脳卒中の危険因子であることが判明しましたが、喫煙は相互作用して出血性脳卒中のリスクを増加させました (27–29)。
大規模な研究では、血栓性脳卒中の相対リスクは、正常血圧のユーザーの 3 から重度の高血圧のユーザーの 14 までの範囲であることが示されています (30)。出血性脳卒中の相対リスクは、経口避妊薬を使用した非喫煙者で 1.2、経口避妊薬を使用しなかった喫煙者で 2.6、経口避妊薬を使用した喫煙者で 7.6、正常血圧の使用者で 1.8、重度の高血圧の使用者で 25.7 であると報告されています ( 30)。起因するリスクは、年配の女性でも大きくなります (3)。
経口避妊薬による血管疾患の用量関連リスク
経口避妊薬中のエストロゲンとプロゲストーゲンの量と血管疾患のリスクとの間に正の関連性が観察されています (31–33)。血清高密度リポタンパク質 (HDL) の減少は、多くのプロゲステロン剤で報告されています (14–16)。血清高密度リポタンパク質の減少は、虚血性心疾患の発生率の増加と関連しています。エストロゲンは HDL コレステロールを増加させるため、経口避妊薬の正味の効果は、エストロゲンとプロゲストーゲンの用量と、避妊薬に使用されるプロゲストーゲンの性質と絶対量との間で達成されるバランスに依存します。経口避妊薬を選択する際には、両方のホルモンの量を考慮する必要があります。
エストロゲンとプロゲストーゲンへの曝露を最小限に抑えることは、治療の優れた原則に沿っています。特定のエストロゲン/プロゲストーゲンの組み合わせについて、処方される投薬計画は、低い失敗率と個々の患者のニーズに適合する、エストロゲンとプロゲストーゲンの最小量を含むものでなければなりません.経口避妊薬の新しいアクセプターは、0.035 mg 以下のエストロゲンを含む製剤から開始する必要があります。
血管疾患のリスクの持続
経口避妊薬の常用者の血管疾患のリスクが持続することを示した 2 つの研究があります。米国での研究では、経口避妊薬を5年以上使用した40~49歳の女性では、経口避妊薬を中止した後に心筋梗塞を発症するリスクが少なくとも9年間持続しますが、このリスクの増加は、他の年齢層 (8)。英国での別の研究では、過剰なリスクは非常に小さいものの、脳血管疾患を発症するリスクは経口避妊薬の中止後少なくとも6年間持続した(34)。ただし、両方の研究は、50 マイクログラム以上のエストロゲンを含む経口避妊薬を使用して実施されました。
避妊の使用による推定死亡率
ある研究では、さまざまなソースからデータを収集し、さまざまな年齢でのさまざまな避妊方法に関連する死亡率を推定しました(表IV)。これらの推定値には、避妊法に関連する死亡リスクと、避妊法が失敗した場合の妊娠に起因するリスクの合計が含まれます。避妊の各方法には、特定の利点とリスクがあります。この研究は、喫煙する35歳以上の経口避妊薬使用者と喫煙しない40歳以上の経口避妊薬使用者を除いて、すべての避妊方法に関連する死亡率は低く、出産に関連する死亡率よりも低いと結論付けました.
経口避妊薬使用者の年齢に伴う死亡リスクの増加の可能性に関する観察は、1970 年代に収集されたデータに基づいていますが、1983 年まで報告されていません (35)。しかし、現在の臨床診療では、危険因子を慎重に考慮した低エストロゲン製剤の使用が行われています。
これらの実践の変化と、経口避妊薬の使用による心血管疾患のリスクが以前に観察されたよりも少ない可能性があることを示唆する新しいデータが限られているため (100,101)、妊孕性および母体の健康薬諮問委員会は、委員会は、喫煙していない健康な女性が 40 歳以降に経口避妊薬を使用すると心血管疾患のリスクが高まる可能性があるが (新しい低用量製剤を使用した場合でも)、潜在的な健康リスクも大きくなると結論付けました。高齢の女性の妊娠や、そのような女性が効果的で許容できる避妊手段を利用できない場合に必要となる可能性のある代替の外科的および医学的処置に関連しています。
したがって、委員会は、40歳以上の健康な非喫煙女性による低用量経口避妊薬の使用の利点が、起こりうるリスクを上回る可能性があることを推奨しました.もちろん、高齢の女性は、経口避妊薬を服用しているすべての女性と同様に、効果のある可能な限り低い用量の製剤を服用する必要があります.
表 IV: 非不妊女性 100,000 人あたりの出生管理に関連する出生関連または避妊方法関連の年間死亡数、年齢別の出生管理方法別
生殖器および乳房の癌
経口避妊薬を使用している女性の乳がん、子宮内膜がん、卵巣がん、および子宮頸がんの発生率について、多数の疫学研究が実施されています。相反する報告がありますが、ほとんどの研究は、経口避妊薬の使用が乳がん発症リスクの全体的な増加と関連していないことを示唆しています.いくつかの研究では、特に若い年齢で乳がんを発症する相対リスクが増加することが報告されています.この相対リスクの増加は、使用期間に関連しているようです (36–43, 79–89)。
いくつかの研究は、経口避妊薬の使用が、一部の女性集団における子宮頸部上皮内腫瘍のリスクの増加と関連していることを示唆しています (45–48)。しかし、そのような発見が性行動の違いやその他の要因によるものである可能性については、引き続き論争が続いています.
肝腫瘍
米国では良性腫瘍の発生率はまれですが、良性肝腺腫は経口避妊薬の使用に関連しています。間接的な計算では、ユーザーの寄与リスクは 3.3 ケース/100,000 の範囲であると推定されており、特に高用量の経口避妊薬を使用した場合、4 年以上の使用後にリスクが増加します (49)。まれな良性の肝腺腫の破裂は、腹腔内出血による死を引き起こす可能性があります (50,51)。
英国の研究では、経口避妊薬を長期間 (8 年以上) 使用している場合、肝細胞癌を発症するリスクが高いことが示されています (52–54)。しかし、これらのがんは米国では非常にまれであり、経口避妊薬ユーザーの肝臓がんの原因となるリスク (過剰発生率) は、ユーザー 100 万人あたり 1 未満に近づきます。
眼病変
経口避妊薬の使用に関連した網膜血栓症の臨床症例報告があります。原因不明の部分的または完全な視力喪失がある場合は、経口避妊薬を中止する必要があります。眼球突出または複視の発症;乳頭浮腫;または網膜血管病変。適切な診断および治療措置を直ちに実施する必要があります。
妊娠前または妊娠初期の経口避妊薬の使用
大規模な疫学的研究により、妊娠前に経口避妊薬を使用した女性の先天性欠損症のリスクが増加しないことが明らかになりました (55–57)。妊娠初期に経口避妊薬を不注意に服用した場合、特に心臓の奇形や四肢の縮小障害に関する限り、研究は催奇形性の影響を示唆していません.
消退出血を誘発するための経口避妊薬の投与は、妊娠の検査として使用すべきではありません。妊娠中に経口避妊薬を使用して、脅迫中絶または習慣的中絶を治療してはなりません。 2 回連続して生理を逃した患者については、経口避妊薬の使用を継続する前に妊娠を除外することをお勧めします。患者が処方されたスケジュールを順守していない場合は、妊娠の可能性を最初の逃した期間で考慮する必要があります。経口避妊薬の使用は、妊娠が否定されるまで中止する必要があります。
胆嚢疾患
以前の研究では、経口避妊薬とエストロゲンの使用者における胆嚢手術の生涯相対リスクの増加が報告されています (60,61)。しかし、より最近の研究では、経口避妊薬使用者が胆嚢疾患を発症する相対リスクは最小限である可能性があることが示されています (62–64)。リスクが最小限であるという最近の発見は、エストロゲンとプロゲストゲンのホルモン量が少ない経口避妊薬の使用に関連している可能性があります。
炭水化物と脂質の代謝効果
経口避妊薬は、使用者のかなりの割合で耐糖能の低下を引き起こすことが示されています (17)。 75 マイクログラムを超えるエストロゲンを含む経口避妊薬は高インスリン症を引き起こしますが、エストロゲンの用量が少ないと耐糖能障害が少なくなります (65)。プロゲストゲンはインスリン分泌を増加させ、インスリン抵抗性を引き起こしますが、この効果はプロゲステロン剤によって異なります (17,66)。しかし、糖尿病でない女性では、経口避妊薬は空腹時血糖に影響を与えないようです (67)。これらの効果が実証されているため、糖尿病前症および糖尿病の女性は、経口避妊薬を服用している間、注意深く監視する必要があります。
ごく一部の女性は、ピルを服用している間、高トリグリセリド血症が持続します。前に説明したように ( 警告 )、血清トリグリセリドおよびリポタンパク質レベルの変化が経口避妊薬使用者で報告されています.
血圧上昇
血圧の上昇は、経口避妊薬を服用している女性で報告されており (68)、この上昇は、高齢の経口避妊薬使用者 (69) および継続的な使用 (61) でより可能性が高くなります。 Royal College of General Practitioners (12) およびその後の無作為化試験からのデータは、高血圧の発生率がプロゲストゲンの量の増加とともに増加することを示しています.
高血圧または高血圧関連疾患、または腎疾患の既往歴のある女性 (70) には、別の避妊方法を使用するように勧める必要があります。女性が経口避妊薬を使用することを選択した場合は、綿密に監視する必要があり、血圧が大幅に上昇した場合は経口避妊薬を中止する必要があります.ほとんどの女性では、経口避妊薬を中止すると血圧上昇は正常に戻り(69)、使用したことがある場合と使用しない場合で高血圧の発生に違いはありません(68,70,71)。
頭痛
片頭痛の発症または悪化、または再発性、持続性、または重度の新しいパターンを伴う頭痛の発症には、経口避妊薬の中止と原因の評価が必要です。
出血の異常
経口避妊薬を使用している患者では、特に使用の最初の 3 か月間で、破綻出血や点状出血が見られることがあります。非ホルモン性の原因を考慮し、異常な膣出血の場合と同様に、破綻出血の場合には悪性または妊娠を除外するために適切な診断手段を講じる必要があります。病状が除外されている場合は、時間または別の製剤への変更によって問題が解決する可能性があります。無月経の場合は、妊娠を除外する必要があります。
一部の女性は、特にそのような状態が以前から存在していた場合、ピル後無月経または乏月経に遭遇することがあります.
子宮外妊娠
避妊に失敗すると、子宮外妊娠や子宮内妊娠が起こることがあります。
予防
全般的
この製品は HIV 感染 (AIDS) やその他の性感染症を予防するものではないことを患者に説明する必要があります。
身体検査とフォローアップ
経口避妊薬を使用している女性を含め、すべての女性が年 1 回の病歴および身体検査を受けることは、適切な医療行為です。ただし、身体検査は、女性が要求し、臨床医が適切と判断した場合、経口避妊薬の開始後まで延期することができます.身体検査には、血圧、乳房、腹部、および子宮頸部細胞診を含む骨盤内臓器への特別な言及、および関連する臨床検査を含める必要があります。診断されていない持続性または再発性膣出血の場合、悪性を除外するために適切な措置を講じる必要があります。乳がんの家族歴が強い女性や乳房結節のある女性は、特に注意して監視する必要があります。
脂質障害
高脂血症の治療を受けている女性が経口避妊薬を使用する場合は、注意深く観察する必要があります。一部のプロゲストゲンは LDL レベルを上昇させ、高脂血症の管理をより困難にする可能性があります。
肝機能
そのような薬を服用している女性に黄疸が発生した場合は、薬を中止する必要があります。ステロイドホルモンは、肝機能障害のある患者では代謝が不十分な場合があります。
体液貯留
経口避妊薬は、ある程度の体液貯留を引き起こす可能性があります。体液貯留によって悪化する可能性のある状態の患者では、慎重に監視してのみ、慎重に処方する必要があります。
情緒障害
うつ病の病歴のある女性は注意深く観察し、うつ病が深刻な程度に再発する場合は薬を中止する必要があります.
コンタクトレンズ
視力の変化またはレンズの許容範囲の変化が生じたコンタクトレンズ装用者は、眼科医によって評価されるべきです。
発がん
見る 警告 セクション。
妊娠
妊娠カテゴリーX(参照 禁忌 と 警告 セクション)。
授乳中の母親
授乳中の母親の母乳中に少量の経口避妊ステロイドが確認されており、黄疸や胸の肥大など、子供へのいくつかの悪影響が報告されています.さらに、産後に経口避妊薬を投与すると、母乳の量と質が低下し、授乳が妨げられる可能性があります。可能であれば、授乳中の母親には、経口避妊薬を使用せず、子供が完全に離乳するまで他の避妊法を使用するようにアドバイスする必要があります。
小児用
Mircette® (デソゲストレル/エチニルエストラジオールおよびエチニルエストラジオール) 錠剤の安全性と有効性は、生殖年齢の女性で確立されています。安全性と有効性は、16 歳未満の思春期後の青少年と 16 歳以上のユーザーで同じであると予想されます。初経前のこの製品の使用は示されていません。
患者様への情報
見る 患者のラベリング
参考文献
1. ハッチャー RA、トラッセル J、スチュワート F ら。 Contraceptive Technology: Seventeenth Revised Edition、ニューヨーク: Irvington Publishers、1998 年、印刷中。
2. シュテーデル BV.経口避妊薬と心血管疾患。 (パート1)。 N Engl J Med 1981; 305:612–618。
3. シュテーデル BV.経口避妊薬と心血管疾患。 (パート2)。 N Engl J Med 1981; 305:672–677。
4. Adam SA、Thorogood M. 経口避妊薬と心筋梗塞の再考: 新しい製剤と処方パターンの効果。 Br J Obstet と Gynecol 1981; 88:838–845。
5.マンJI、インマンWH。経口避妊薬と心筋梗塞による死亡。 Br Med J 1975; 2(5965):245–248.
6. Mann JI、Vessey MP、Thorogood M、Doll R. 若い女性の心筋梗塞、特に経口避妊の実践に言及。 Br Med J 1975; 2(5956):241–245。
7. Royal College of General Practitioners' Oral Contraception Study: 経口避妊薬使用者の死亡率に関するさらなる分析。ランセット 1981; 1:541–546。
8. Slone D、Shapiro S、Kaufman DW、Rosenberg L、Miettinen OS、Stolley PD。経口避妊薬の現在および中止された使用に関連する心筋梗塞のリスク。 N Engl J Med 1981; 305:420–424。
9.ヴェシーMP。女性ホルモンと血管疾患—疫学的概要。 Br J Fam Plann 1980; 6:1–12。
10. ラッセル ブリーフエル RG、エザティ TM、フルウッド R、パールマン JA、マーフィー RS。心血管リスクの状態と経口避妊薬の使用、米国、1976 ~ 80 年。予防医学 1986; 15:352–362。
11. ゴールドバウム GM、ケンドリック JS、ホーゲリン GC、ジェントリー EM。米国の女性に対する喫煙と経口避妊薬の使用の相対的な影響。自工会 1987; 258:1339–1342。
12. Layde PM、Beral V. 経口避妊薬使用者の死亡率に関するさらなる分析: Royal College General Practitioners' Oral Contraception Study. (表 5) ランセット 1981; 1:541–546。
13. ノップ RH。動脈硬化リスク:経口避妊薬と閉経後エストロゲンの役割。 J Reprod Med 1986; 31(9) (補足):913–921.
14. クラウス RM、ロイ S、ミシェル DR、カサグランデ J、パイク MC。血清脂質およびリポタンパク質に対する 2 つの低用量経口避妊薬の効果:高密度リポタンパク質サブクラスの異なる変化。 Am J Obstet 1983; 145:446–452。
15. Wahl P、Walden C、Knopp R、Hoover J、Wallace R、Heiss G、Rifkind B. 脂質/リポタンパク質コレステロールに対するエストロゲン/プロゲスチン効力の影響。 N Engl J Med 1983; 308:862–867。
16. Wynn V, Niththyananthan R. 高密度リポタンパク質を特に参照した血清脂質に対する複合経口避妊薬におけるプロゲスチンの効果。 Am J Obstet Gynecol 1982; 142:766–771。
17. Wynn V, Godsland I. 経口避妊薬と炭水化物代謝の影響。 J Reprod Med 1986; 31 (9) (補足):892-897.
18.ラローザJC。心血管疾患におけるアテローム性動脈硬化の危険因子。 J Reprod Med 1986; 31 (9) (補足):906-912.
19. インマン WH、ベッシー MP。妊娠可能年齢の女性における肺、冠動脈、および脳の血栓症および塞栓症による死亡の調査。 Br Med J 1968; 2 (5599):193–199.
20.マグワイアMG、トナシアJ、サートウェルPE、ストーリーPD、トックマンMS。経口避妊薬による血栓症のリスク増加:追加報告。 Am J Epidemiol 1979; 110 (2):188–195.
21. Pettiti DB、Wingerd J、Pellegrin F、Ramacharan S. 女性の血管疾患のリスク: 喫煙、経口避妊薬、非避妊エストロゲン、およびその他の要因。自工会 1979; 242:1150–1154。
22. Vessey MP、Doll R. 経口避妊薬の使用と血栓塞栓症との関係の調査。 Br Med J 1968; 2 (5599):199–205.
23. Vessey MP、Doll R. 経口避妊薬の使用と血栓塞栓症との関係の調査。追加報告です。 Br Med J 1969; 2 (5658):651–657.
24. Porter JB、Hunter JR、Danielson DA、Jick H、Stergachis A. 経口避妊薬と致命的でない血管疾患 - 最近の経験。 Obstet Gynecol 1982; 59 (3):299–302.
25. Vessey M、Doll R、Peto R、Johnson B、Wiggins P. さまざまな避妊方法を使用する女性の長期追跡調査: 中間報告。生物社会科学 1976; 8:375–427。
26. Royal College of General Practitioners: 経口避妊薬、静脈血栓症、および静脈瘤。 J Royal Coll Gen Pract 1978; 28:393–399。
27. 若い女性の脳卒中の研究のための共同グループ: 経口避妊薬と脳虚血または血栓症のリスクの増加。 N Engl J Med 1973; 288:871–878。
28. Petitti DB、Wingerd J. 経口避妊薬の使用、喫煙、くも膜下出血のリスク。ランセット 1978; 2:234–236。
29.インマンWH。経口避妊薬と致命的なくも膜下出血。 Br Med J 1979; 2 (6203):1468–70.
30. 若い女性の脳卒中研究のための共同グループ: 若い女性の経口避妊薬と脳卒中: 関連する危険因子.自工会 1975; 231:718–722。
31. Inman WH、Vessey MP、Westerholm B、Engelund A. 血栓塞栓症と経口避妊薬のステロイド含有量。医薬品の安全性に関する委員会への報告。 Br Med J 1970; 2:203–209。
32. ミード TW、グリーンバーグ G、トンプソン SG。経口避妊薬に関連するプロゲストゲンと心血管反応、および 50 mcg と 35 mcg のエストロゲン製剤の安全性の比較。 Br Med J 1980; 280 (6224):1157–1161。
33.ケイCR。プロゲストーゲンと動脈疾患 - Royal College of General Practitioners' Study からの証拠。 Am J Obstet Gynecol 1982; 142:762–765。
34. Royal College of General Practitioners: 経口避妊薬使用者の動脈疾患の発生率。 J Royal Coll Gen Pract 1983; 33:75–82。
35. オリィ HW.出生率と出生率管理に関連する死亡率: 1983. 家族計画の展望 1983; 15:50–56。
36. Centers for Disease Control および National Institute of Child Health and Human Development の癌およびステロイド ホルモン研究: 経口避妊薬の使用と乳癌のリスク。 N Engl J Med 1986; 315:405–411。
37. Pike MC、Henderson BE、Krailo MD、Duke A、Roy S. 若い女性の乳がんリスクと経口避妊薬の使用: 製剤と使用年齢の影響の可能性。ランセット 1983; 2:926–929。
38. ポール C、スケッグ DG、スピアーズ GFS、カルドア JM。経口避妊薬と乳がん:全国調査。 Br Med J 1986; 293:723–725。
39. Miller DR、Rosenberg L、Kaufman DW、Schottenfeld D、Stolley PD、Shapiro S. 早期経口避妊薬の使用に関連する乳がんリスク。 Obstet Gynecol 1986; 68:863–868。
40. Olson H、Olson KL、Moller TR、Ranstam J、Holm P. スウェーデンの若い女性における経口避妊薬の使用と乳がん (手紙)。ランセット 1985; 2:748–749。
41. McPherson K、Vessey M、Neil A、Doll R、Jones L、Roberts M. 早期避妊薬の使用と乳がん: 別の症例対照研究の結果。 Br J Cancer 1987; 56:653–660
42. ハギンズ GR、ザッカー PF。経口避妊薬と腫瘍形成: 1987 年更新。 Fertil Steril 1987; 47:733–761。
43.マクファーソンK、ドライブJO。ピルと乳がん: なぜ不確実性があるのか? Br Med J 1986; 293:709–710。
45. オリー H、ナイブ Z、コンガー SB、ハッチャー RA、タイラー CW。避妊の選択と子宮頸部異形成および上皮内癌の有病率。 Am J Obstet Gynecol 1976; 124:573–577。
46. Vessey MP、Lawless M、McPherson K、Yeates D. 子宮頸部の腫瘍形成と避妊: ピルの副作用の可能性。ランセット 1983; 2:930。
47. Brinton LA、Huggins GR、Lehman HF、Malli K、Savitz DA、Trapido E、Rosenthal J、Hoover R. 経口避妊薬の長期使用と浸潤性子宮頸がんのリスク。 Int J Cancer 1986; 38:339–344。
48. 新形成とステロイド避妊薬に関する WHO 共同研究: 浸潤性子宮頸がんと併用経口避妊薬。 Br Med J 1985; 209:961–965。
49. ルークス JB、オリィ HW、イシャク KG、シュトラウス LT、グリーンスパン JR、ヒル AP、タイラー CW。肝細胞腺腫の疫学:経口避妊薬の使用の役割。自工会 1979; 242:644–648。
50.ベインNN、ゴールドスミスHS。経口避妊薬に続発する良性肝腫瘍からの再発性大量出血。 Br J Surg 1977; 64:433–435。
51. Klatskin G. 肝腫瘍: 経口避妊薬の使用との関係の可能性。消化器病学 1977; 73:386–394。
52. ヘンダーソン BE、プレストン マーティン S、エドモンドソン HA、ピーターズ RL、パイク MC。肝細胞癌と経口避妊薬。 Br J Cancer 1983; 48:437–440。
53. Neuberger J、Forman D、Doll R、Williams R. 経口避妊薬と肝細胞癌。 Br Med J 1986; 292:1355–1357。
54. Forman D、Vincent TJ、Doll R. 肝臓がんと経口避妊薬。 Br Med J 1986; 292:1357–1361。
55. Harlap S、Eldor J. 経口避妊失敗後の出産。 Obstet Gynecol 1980; 55:447–452。
56. Savolainen E、Saksela E、Saxen L. 国家奇形登録簿で分析された経口避妊薬の催奇形性の危険。 Am J Obstet Gynecol 1981; 140:521–524。
57. ジャネリッヒ DT、パイパー JM、グレバティス DM。経口避妊薬と先天異常。 Am J Epidemiol 1980; 112:73–79。
58. Ferencz C、Matanoski GM、Wilson PD、Rubin JD、Neill CA、Gutberlet R. 母体ホルモン療法と先天性心疾患。奇形学 1980; 21:225–239。
59.ロスマンKJ、ファイラーDC、ゴールドバットA、クライドバーグMB。先天性心疾患の子供の外因性ホルモンおよびその他の薬物曝露。 Am J Epidemiol 1979; 109:433–439。
60. Boston Collaborative Drug Surveillance Program: 経口避妊薬と静脈血栓塞栓症、外科的に確認された胆嚢疾患、および乳房腫瘍。ランセット 1973; 1:1399–1404。
61. Royal College of General Practitioners: 経口避妊薬と健康。ニューヨーク、ピットマン、1974年。
62. Layde PM、Vessey MP、Yeates D. 胆嚢疾患のリスク: 家族計画クリニックに通う若い女性のコホート研究。 J Epidemiol Community Health 1982; 36:274–278。
63. 胆石症の疫学と予防のためのローマ グループ (GREPCO): イタリアの成人女性人口における胆石疾患の有病率。 Am J Epidemiol 1984; 119:796–805。
64. ストロム BL、タムラグーリ RT、モース ML、ラザール EL、ウェスト SL、ストーリー PD、ジョーンズ JK。胆嚢疾患の経口避妊薬およびその他の危険因子。 Clin Pharmacol Ther 1986; 39:335–341。
65. Wynn V、Adams PW、Godsland IF、Melrose J、Nithhyananthan R、Oakley NW、Seedj A. 炭水化物および脂質代謝に対するさまざまな複合経口避妊薬製剤の効果の比較。ランセット 1979; 1:1045–1049。
66. Wynn V. プロゲステロンとプロゲスチンの炭水化物代謝への影響。プロゲステロンとプロゲスチン。 Bardin CW、Milgrom E、Mauvis-Jarvis P. New York 編集、Raven Press、1983 pp. 395–410。
67. Perlman JA、Roussell-Briefel RG、Ezzati TM、Lieberknecht G. 経口耐糖能と経口避妊薬プロゲストーゲンの効力。 J Chronic Dis 1985; 38:857–864。
68. Royal College of General Practitioners' Oral Contraception Study: 併用経口避妊薬におけるプロゲストゲン成分の高血圧および良性乳房疾患に対する効果。ランセット 1977;
69. フィッシュ IR、フランク J. 経口避妊薬と血圧。自工会 1977; 237:2499–2503。
70.ララーAJ。経口避妊薬による高血圧 - 9年後。 Am J Obstet Gynecol 1976; 126:141–147。
71. ラムチャラン S、ペリッツ E、ペレグリン FA、ウィリアムズ WT。 Walnut Creek Contraceptive Drug Study コホートにおける高血圧の発生率。ステロイド避妊薬の薬理学。ガラティーニ S、ベレンデス HW。エド。ニューヨーク、Raven Press、1977 pp. 277–288。 (Mario Negri Institute for Pharmacological Research、ミラノのモノグラフ)。
73. Centers for Disease Control および National Institute of Child Health and Human Development のがんおよびステロイド ホルモン研究: 経口避妊薬の使用と卵巣がんのリスク。自工会 1983; 249:1596–1599。
79. Schlesselman J、Stadel BV、Murray P、Lai S. 経口避妊薬の早期使用に関連する乳がん 1988; 259:1828–1833。
80. Hennekens CH、Speizer FE、Lipnick RJ、Rosner B、Bain C、Belanger C、Stampfer MJ、Willett W、Peto R. 経口避妊薬の使用と乳がんの症例対照研究。 JNCI 1984; 72:39–42。
81. LaVecchia C、Decarli A、Fasoli M、Franceschi S、Gentile A、Negri E、Parazzini F、Tognoni G. 経口避妊薬と乳房および女性生殖器の癌。ケースコントロール研究の中間結果。 Br. J.Cancer 1986; 54:311–317。
82. Meirik O、Lund E、Adami H、Bergstrom R、Christoffersen T、Bergsjo P. 若い女性の乳がんにおける経口避妊薬の使用。スウェーデンとノルウェーでの共同全国症例対照研究。ランセット 1986; 11:650–654。
83.ケイCR、ハンナフォードPC。乳がんとピル — ロイヤル カレッジ オブ ジェネラル プラクティショナーズによる経口避妊研究からのさらなる報告。 Br. J.Cancer 1988; 58:675–680。
84. Stadel BV、Lai S、Schlesselman JJ、Murray P. 未経産女性における経口避妊薬と閉経前乳がん。避妊 1988; 38:287–299。
85. Miller DR、Rosenberg L、Kaufman DW、Stolley P、Warshauer ME、Shapiro S. 45 歳未満の乳がんと経口避妊薬の使用: 新しい調査結果。午前。 J. Epidemiol 1989; 129:269–280。
86. UK National Case-Control Study Group、若年女性における経口避妊薬の使用と乳がんリスク。ランセット 1989; 1:973–982。
87.シュレッセルマンJJ。経口避妊薬の使用に関連した乳房および生殖器のがん。避妊 1989; 40:1–38。
88. Vessey MP、McPherson K、Villard-Mackintosh L、Yeates D. 経口避妊薬と乳がん: 大規模コホート研究における最新の調査結果。 Br. J.Cancer 1989; 59:613–617。
89. Jick SS、Walker AM、Stergachis A、Jick H. 経口避妊薬と乳がん。 Br. J.Cancer 1989; 59:618–621。
100. ポーター JB、ハンター J、ジック H 他。経口避妊薬と致命的でない血管疾患。 Obstet Gynecol 1985; 66:1–4。
101. ポーター JB、ジック H、ウォーカー AM。経口避妊薬使用者の死亡率。 Obstet Gynecol 1987; 7029–32。
102. Jick H、Jick SS、Gurewich V、Myers MW、Vasilakis C. 異なるプロゲスターゲン成分を含む経口避妊薬を使用する女性における特発性心血管死および非致死的静脈血栓塞栓症のリスク。ランセット、1995年。 346:1589–93。
103. 心血管疾患とステロイドホルモン避妊に関する世界保健機関の共同研究。静脈血栓塞栓症に対する低エストロゲン経口避妊薬におけるさまざまなプロゲスターゲンの効果。ランセット、1995年。 346:1582–88。
104. スピッツァー WO、ルイス MA、ハイネマン LAJ、ソログッド M、マクレー KD、経口避妊薬と若い女性の健康に関する多国籍研究グループを代表。第三世代の経口避妊薬と静脈血栓塞栓症のリスク:国際的な症例対照研究。 Br Med J、1996; 312:83–88。
105. Christensen J、Petrenaite V、Atterman J、他。経口避妊薬はラモトリジン代謝を誘導します: 二重盲検プラセボ対照試験からの証拠.てんかん 2007;48(3):484-489。
過剰摂取
幼児による大量の経口避妊薬の急性摂取による深刻な悪影響は報告されていません。過剰摂取は吐き気を引き起こす可能性があり、女性では消退出血が発生する可能性があります.
非避妊健康上の利点
経口避妊薬の使用に関連する以下の避妊以外の健康上の利点は、0.035 mg のエチニル エストラジオールまたは 0.05 mg のメストラノールを超えるエストロゲン用量を含む経口避妊薬製剤を主に使用した疫学的研究によって裏付けられています (73–78)。
月経への影響
- 月経周期の規則性の増加
- 失血の減少と鉄欠乏性貧血の発生率の減少
- 月経困難症の発生率の減少
排卵抑制に関する効果
- 機能性卵巣嚢胞の発生率の低下
- 子宮外妊娠の発生率の減少
長期使用による効果
- 乳房の線維腺腫および線維嚢胞性疾患の発生率の減少
- 急性骨盤内炎症性疾患の発生率の減少
- 子宮内膜がんの発生率の減少
- 卵巣がんの発生率の低下
禁忌
経口避妊薬は、現在以下の状態にある女性には使用しないでください。
- 血栓性静脈炎または血栓塞栓性疾患
- 深部静脈血栓性静脈炎または血栓塞栓性疾患の既往歴
- 脳血管または冠動脈疾患
- 既知または疑われる乳癌
- 子宮内膜がんまたはその他の既知または疑われるエストロゲン依存性腫瘍
- 診断されていない異常性器出血
- 妊娠による胆汁うっ滞性黄疸または以前のピル使用による黄疸
- 肝腺腫または肝癌
- 既知または疑われる妊娠
臨床薬理学
併用経口避妊薬は、性腺刺激ホルモンの抑制によって作用します。この作用の主なメカニズムは排卵の抑制ですが、他の変化には、子宮頸管粘液 (子宮への精子の侵入を困難にする) および子宮内膜 (着床の可能性を減らす) の変化が含まれます。
動物での研究と同様に、受容体結合研究は、エトノゲストレル(デソゲストレルの生物学的に活性な代謝産物)が、最小限の内因性アンドロゲン性と高いプロゲステロン活性を兼ね備えていることを示しています(91,92)。ヒトにおけるこの後者の所見の関連性は不明です。
薬物動態
吸収
デソゲストレルは、急速かつほぼ完全に吸収され、生物学的に活性な代謝産物であるエトノゲストレルに変換されます。経口投与後、エトノゲストレルの血清レベルによって測定される、溶液と比較したデソゲストレルの相対的バイオアベイラビリティは約 100% です。 Mircette® (デソゲストレル/エチニル エストラジオールおよびエチニル エストラジオール) 錠剤は、エチニル エストラジオールの 2 つの異なるレジメンを提供します。配合錠[白色]で0.02mg、黄色錠で0.01mgです。エチニルエストラジオールは、急速かつほぼ完全に吸収されます。 Mircette® 配合錠 [白] の単回投与後のエチニル エストラジオールの相対バイオアベイラビリティは約 93% で、0.01 mg 錠剤 [黄] の相対バイオアベイラビリティは 99% です。経口投与後の Mircette® 錠剤のバイオアベイラビリティに対する食物の影響は評価されていません。
Mircette® 錠剤の複数回投与後のエトノゲストレルとエチニル エストラジオールの薬物動態は、17 人の被験者で 3 回目のサイクル中に測定されました。エトノゲストレルとエチニルエストラジオールの血漿中濃度は、21 日目までに定常状態に達しました。21 日目の定常状態でのエトノゲストレルの AUC(0-24) は、3 サイクルの 1 日目の AUC(0-24) の約 2.2 倍でした。 . Mircette® 錠剤の反復投与後の第 3 サイクルにおけるエトノゲストレルとエチニル エストラジオールの薬物動態パラメーターを表 I にまとめます。
表I:第3サイクル(n=17)における28日間の投薬期間にわたるMircette(登録商標)の平均(SD)薬物動態パラメータ。
分布
デソゲストレルの活性代謝物であるエトノゲストレルは、主に性ホルモン結合グロブリン (SHBG) に結合した 99% のタンパク質であることがわかりました。エチニルエストラジオールは、主に血漿アルブミンに約 98.3% 結合しています。エチニル エストラジオールは SHBG に結合しませんが、SHBG 合成を誘導します。エチニルエストラジオールと組み合わせたデソゲストレルは、エストロゲンによって誘導される SHBG の増加を相殺せず、遊離テストステロンの血清レベルを低下させます (96–99)。
代謝
デソゲストレル:
デソゲストレルは、腸粘膜でのヒドロキシル化によって迅速かつ完全に代謝され、最初に肝臓を通過してエトノゲストレルになります。薬理学的作用を持たない他の代謝物(すなわち、3α-OH-デソゲストレル、3β-OHデソゲストレル、および3α-OH-5α-H-デソゲストレル)も特定されており、これらの代謝物はグルクロニドおよび硫酸抱合を受ける可能性があります。
エチニルエストラジオール:
エチニルエストラジオールは、かなりの程度の前全身性抱合 (フェーズ II 代謝) を受けます。腸壁抱合を逃れるエチニルエストラジオールは、第I相代謝および肝臓抱合(第II相代謝)を受ける。主なフェーズ I 代謝物は、2-OH-エチニル エストラジオールと 2-メトキシ-エチニル エストラジオールです。胆汁中に排泄されるエチニルエストラジオールと第I相代謝産物の両方の硫酸塩とグルクロニド抱合体は、腸肝循環を受けることができます。
排泄
エトノゲストレルとエチニルエストラジオールは、尿、胆汁、糞便中に排泄されます。定常状態では、21 日目に、エトノゲストレルの排出半減期は 27.8±7.2 時間であり、組み合わせ錠剤のエチニル エストラジオールの排出半減期は 23.9±25.5 時間です。 0.01 mg エチニル エストラジオール タブレット [黄色] の場合、定常状態での 28 日目の排泄半減期は 18.9±8.3 時間です。
特別な集団
人種
Mircette® (デソゲストレル/エチニル エストラジオールおよびエチニル エストラジオール) 錠剤の薬物動態に対する人種の影響を判断するための情報はありません。
肝不全
Mircette® の体内動態に対する肝疾患の影響を評価するための正式な研究は実施されていません。
腎不全
Mircette® の体内動態に対する腎疾患の影響を評価するための正式な研究は実施されていません。
薬物間相互作用
デソゲストレル/エチニル エストラジオールと他の薬剤との相互作用が文献で報告されています。正式な薬物間相互作用研究は実施されていません (以下を参照)。 予防 セクション)。
参考文献
90.ゴッズランド、私ら。脂質および炭水化物の代謝に対する経口避妊薬のさまざまな製剤の影響。 N Engl J Med 1990; 323:1375–81。
91. Kloosterboer、HJ他。経口避妊に使用されるプロゲストゲンのプロゲステロンおよびアンドロゲン受容体結合における選択性。避妊、1988; 38:325–32。
92. Van der Vies, J および de Visser, J. デソゲストレルによる内分泌学的研究。アルズナイム。 Forsch./Drug Res.、1983; 33(l)、2:231–6。
96.カルバーグ、Gら。多嚢胞性卵巣症候群の女性における多毛症、アンドロゲンおよび性ホルモン結合グロブリンに対する低用量デソゲストレル-エチニルエストラジオールの組み合わせの効果。 Acta Obstet Gynecol Scand、1985; 64:195–202。
97. Jung-Hoffmann、C および Kuhl、H. 性ホルモン結合グロブリンおよび遊離テストステロンに対する 2 つの低用量経口避妊薬の発散効果。 AJOG、1987; 156:199–203。
98.ハモンド、Gら。デソゲストレルまたはレボノルゲストレルを含む避妊薬による治療中の血清ステロイド結合タンパク質濃度、プロゲストゲンの分布、およびテストステロンのバイオアベイラビリティ。肥沃。無菌、1984; 42:44–51。
99. Palatsi、Rら。 2つの異なる経口避妊薬で治療された女性のにきび患者の血清総および非結合テストステロンおよび性ホルモン結合グロブリン(SHBG)。 Acta Derm Venereol、1984年。 64:517–23。
患者情報
ミルセット ® (デソゲストレル/エチニルエストラジオールおよびエチニルエストラジオール) 錠剤
この製品 (すべての経口避妊薬と同様) は、妊娠を防ぐことを目的としています。 HIV 感染 (エイズ) やその他の性感染症を防ぐことはできません。
注意: この表示は、重要な新しい医療情報が入手可能になると、随時改訂されます。したがって、このラベルを注意深く確認してください。
説明
次の経口避妊薬には、2 種類の女性ホルモンであるプロゲスチンとエストロゲンが配合されています。
各白い錠剤には、0.15 mg のデソゲストレルと 0.02 mg のエチニル エストラジオールが含まれています。各薄緑色の錠剤には不活性成分が含まれており、各黄色の錠剤には 0.01 mg のエチニル エストラジオールが含まれています。
前書き
経口避妊薬(経口避妊薬またはピル)の使用を検討している女性は、この形態の避妊薬を使用する利点とリスクを理解する必要があります。このリーフレットは、この決定を下すために必要な多くの情報を提供し、ピルの深刻な副作用が発生するリスクがあるかどうかを判断するのにも役立ちます.ピルの効果を最大限に発揮するための正しい使い方を教えてくれます。ただし、このリーフレットは、あなたと主治医または医療提供者との間の慎重な話し合いに代わるものではありません.このリーフレットに記載されている情報について、最初にピルを服用し始めるときと再訪問するときの両方で話し合う必要があります。また、ピルを服用している間の定期的な検査に関しては、医師または医療提供者のアドバイスに従う必要があります。
経口避妊薬の効果
経口避妊薬または「経口避妊薬」または「ピル」は妊娠を防ぐために使用され、避妊の他の非外科的方法よりも効果的です.正しく服用した場合、ピルを飲み忘れることなく完全に使用した場合、妊娠する可能性は 1% 未満 (1 年間の使用で女性 100 人あたり 1 人の妊娠) です。一般的な故障率は、実際には年間 5% です。月経周期中にピルを飲み忘れるたびに、妊娠する可能性が高くなります。
これと比較して、使用開始から 1 年間の他の避妊方法の典型的な失敗率は次のとおりです。
経口避妊薬を服用してはいけない人
喫煙は、経口避妊薬の使用による深刻な心血管系副作用のリスクを高めます。このリスクは、年齢や喫煙量が多い (1 日 15 本以上) と増加し、35 歳以上の女性では顕著です。経口避妊薬を使用する女性は、喫煙しないことを強くお勧めします。
ピルを服用してはいけない女性もいます。たとえば、妊娠している場合、または妊娠している可能性がある場合は、ピルを服用しないでください。また、次のいずれかの状態にある場合は、ピルを使用しないでください。
- 心臓発作または脳卒中の病歴
- 脚(血栓性静脈炎)、肺(肺塞栓症)、または眼の血栓
- 足の深部静脈に血栓ができた病歴
- 胸の痛み(狭心症)
- 既知または疑われる乳がんまたは子宮内膜がん、子宮頸部または膣
- 原因不明の性器出血(医師の診断が下るまで)
- 妊娠中またはピルの以前の使用中に白目または皮膚が黄色くなる(黄疸)
- 肝腫瘍(良性または癌性)
- 既知または疑われる妊娠。
これらの状態のいずれかを経験したことがある場合は、医師または医療提供者に伝えてください。医師または医療提供者は、避妊の別の方法を推奨することができます。
経口避妊薬を服用する前のその他の考慮事項
以下の症状がある場合は、医師または医療提供者に伝えてください。
- 乳房結節、乳房の線維嚢胞性疾患、異常な乳房X線またはマンモグラム
- 糖尿病
- コレステロールまたはトリグリセリドの上昇
- 高血圧
- 片頭痛または他の頭痛またはてんかん
- 精神的うつ病
- 胆嚢、心臓、または腎臓の病気
- 乏しい月経または不規則な月経の病歴。
これらの条件のいずれかを持つ女性は、経口避妊薬を使用することを選択した場合、医師または医療提供者によって頻繁にチェックされる必要があります.
また、喫煙している場合や薬を服用している場合は、必ず医師または医療提供者に知らせてください。
経口避妊薬のリスク
1. 血栓ができるリスク
血栓や血管の閉塞は、経口避妊薬の服用による最も深刻な副作用の 1 つであり、死亡または重篤な身体障害を引き起こす可能性があります。特に、脚の血栓は血栓性静脈炎を引き起こす可能性があり、肺に移動する血栓は肺に血液を運ぶ血管の突然の閉塞を引き起こす可能性があります.これらの副作用のリスクは、他の特定の低用量ピルよりも、Mircette® などのデソゲストレルを含む経口避妊薬で大きくなる可能性があります。まれに、眼の血管に血栓が発生し、失明、複視、または視力障害を引き起こすことがあります。
経口避妊薬を服用していて待機手術が必要な場合、長期にわたる病気のためにベッドにいる必要がある場合、または最近出産した場合は、血栓が発生するリスクがあります.手術の 3 ~ 4 週間前に経口避妊薬を中止し、手術後 2 週間または安静時に経口避妊薬を服用しないことについて、医師または医療提供者に相談する必要があります。また、出産後すぐに経口避妊薬を服用してはいけません。母乳育児をしていない場合は分娩後少なくとも 4 週間、妊娠中期の中絶後は 4 週間待つことをお勧めします。授乳中の場合は、離乳するまで待ってからピルを使用する必要があります。 一般的な注意事項における母乳育児 )。
経口避妊薬使用者の循環器疾患のリスクは、高用量ピルの使用者で高くなる可能性があり、経口避妊薬の使用期間が長いほど高くなる可能性があります。さらに、これらの増加したリスクの一部は、経口避妊薬を中止した後も何年も続く可能性があります.経口避妊薬に関連する静脈血栓塞栓症のリスクは、使用期間が長くても増加せず、ピルの使用を中止すると消失します。異常な血液凝固のリスクは、経口避妊薬の使用者と非使用者の両方で年齢とともに増加しますが、経口避妊薬によるリスクの増加はすべての年齢で存在するようです. 20 歳から 44 歳までの女性の場合、経口避妊薬を使用している約 2,000 人に 1 人が毎年、凝固異常のために入院すると推定されています。同年齢層の非使用者では、毎年約 20,000 人に 1 人が入院します。一般的に、経口避妊薬を使用している場合、15 歳から 34 歳までの女性の循環障害による死亡リスクは、年間約 12,000 人に 1 人であると推定されています。 1年当たり。 35 歳から 44 歳のグループでは、リスクは経口避妊薬の使用者で年間 2,500 人に 1 人、非使用者で年間 10,000 人に 1 人であると推定されています。
2.心臓発作と脳卒中
経口避妊薬は、脳卒中(脳の血管の停止または破裂)、狭心症および心臓発作(心臓の血管の閉塞)を発症する傾向を高める可能性があります。これらの状態はいずれも、死亡または重度の障害を引き起こす可能性があります。
喫煙は、心臓発作や脳卒中の可能性を大幅に高めます。さらに、喫煙と経口避妊薬の使用は、心臓病を発症して死亡する可能性を大幅に高めます。
3. 胆嚢疾患
経口避妊薬の使用者は、高用量のエストロゲンを含む錠剤に関連している可能性がありますが、おそらく非使用者よりも胆嚢疾患のリスクが高い.
4. 肝腫瘍
まれに、経口避妊薬が良性ではあるが危険な肝腫瘍を引き起こすことがあります。これらの良性肝腫瘍は、破裂して致命的な内出血を引き起こす可能性があります。さらに、2 つの研究でピルと肝臓がんとの関連性があり得るが明確ではないことが判明しており、これらの非常にまれながんを発症した少数の女性が長期間経口避妊薬を使用していたことが判明した.しかし、肝臓がんは非常にまれです。したがって、ピルを使用して肝臓がんを発症する可能性はさらに低くなります。
5. 生殖器および乳房のがん
乳がんと経口避妊薬の使用に関する研究には矛盾があります。いくつかの研究では、特に若い年齢で乳がんを発症するリスクが増加することが報告されています.このリスクの増加は、使用期間に関連しているようです。研究の大部分は、乳がんを発症するリスクの全体的な増加を発見していません.
いくつかの研究では、経口避妊薬を使用している女性で子宮頸がんの発生率が増加することがわかっています。しかし、この発見は経口避妊薬の使用以外の要因に関連している可能性があります。錠剤がそのような癌を引き起こす可能性を排除するには証拠が不十分です.
避妊法または妊娠による推定死亡リスク
避妊と妊娠のすべての方法は、障害や死亡につながる可能性のある特定の病気を発症するリスクと関連しています.避妊と妊娠のさまざまな方法に関連する推定死亡数が計算され、次の表に示されています。
非不妊女性 100,000 人あたりの出生管理に関連する出生関連または出産方法関連の年間死亡数、年齢別の出生管理方法別
上の表では、35 歳以上の喫煙する経口避妊薬使用者と喫煙しなくても 40 歳以上のピル使用者を除いて、避妊法による死亡のリスクは出産のリスクよりも低くなります。この表から、15 歳から 39 歳の女性の場合、死亡リスクが妊娠で最も高かったことがわかります (年齢に応じて、女性 10 万人あたり 7 人から 26 人の死亡)。喫煙しないピル使用者の死亡リスクは、どの年齢層でも常に妊娠に関連するリスクよりも低くなりますが、40 歳を超えると、リスクは女性 10 万人あたり 32 人に増加し、その時点での妊娠に関連する 28 人に比べて増加します。年。しかし、35 歳以上で喫煙するピル使用者の推定死亡数は、他の避妊法による死亡数を上回っています。女性が 40 歳以上で喫煙している場合、推定死亡リスク (117/100,000 女性) は、その年齢層の妊娠に関連する推定リスク (28/100,000 女性) よりも 4 倍高くなります。
喫煙しない 40 歳以上の女性は経口避妊薬を服用すべきではないという提案は、古い高用量ピルからの情報と、現在実施されているよりもピルの選択的使用が少ないことに基づいています。 FDA の諮問委員会は 1989 年にこの問題について議論し、健康で非喫煙の 40 歳以上の女性による経口避妊薬の使用の利点は、起こりうるリスクを上回る可能性があると推奨しました。ただし、すべての女性、特に年配の女性は、効果のある最低用量のピルを使用するように注意してください。
警告信号
経口避妊薬を服用している間にこれらの副作用が発生した場合は、すぐに医師または医療提供者に連絡してください。
- 鋭い胸の痛み、喀血、または突然の息切れ (肺の血栓の可能性を示す)
- ふくらはぎの痛み (脚の血栓の可能性を示す)
- 押しつぶされるような胸の痛みまたは胸の重さ (心臓発作の可能性を示す)
- 突然の重度の頭痛または嘔吐、めまいまたは失神、視覚障害または言語障害、脱力感、腕または脚のしびれ (脳卒中の可能性を示す)
- 突然の部分的または完全な視力喪失 (眼の血栓の可能性を示す)
- 乳房のしこり(乳房の乳癌または線維嚢胞性疾患の可能性を示します。医師または医療提供者に乳房の検査方法を教えてもらいます)
- 胃部の激しい痛みまたは圧痛(肝腫瘍の破裂の可能性を示す)
- 睡眠困難、衰弱、エネルギー不足、疲労、または気分の変化(重度のうつ病を示している可能性があります)
- 黄疸または皮膚または眼球の黄変。発熱、疲労、食欲不振、濃い色の尿、または薄い色の排便を伴うことがよくあります (肝臓の問題の可能性を示します)。
経口避妊薬の副作用
1.膣出血
ピルを服用している間、不規則な膣出血や斑点が生じることがあります。不規則な出血は、月経期間の間のわずかな染みから、通常の期間によく似た流れである破綻出血までさまざまです。不正出血は、経口避妊薬を使用してから最初の数か月の間に最も頻繁に発生しますが、ピルをしばらく服用した後に発生することもあります.このような出血は一時的なものである可能性があり、通常は深刻な問題を示すものではありません。スケジュール通りに薬を飲み続けることが重要です。出血が複数のサイクルで発生したり、数日以上続く場合は、医師または医療提供者に相談してください.
2.コンタクトレンズ
コンタクトレンズを着用していて、視力の変化やレンズを着用できないことに気付いた場合は、医師または医療提供者に連絡してください.
3.体液貯留
経口避妊薬は、指や足首のむくみを伴う浮腫(体液貯留)を引き起こし、血圧を上昇させることがあります。体液貯留を経験した場合は、医師または医療提供者に連絡してください。
4.肝斑
皮膚、特に顔の斑点状の黒ずみが発生する可能性があります。
5. その他の副作用
その他の副作用には、吐き気や嘔吐、食欲の変化、頭痛、神経過敏、抑うつ、めまい、頭髪の喪失、発疹、膣感染症などがあります。
これらの副作用のいずれかが気になる場合は、医師または医療提供者に連絡してください。
一般的な注意事項
1. 妊娠前または妊娠初期の無月経および経口避妊薬の使用
ピルの服用を 1 周期終えた後、定期的に月経が来ない場合があります。定期的にピルを服用していて、月経周期を逃した場合は、次の周期のためにピルを服用し続けますが、そうする前に必ず医師または医療提供者に知らせてください.指示どおりに毎日ピルを服用せずに月経を逃した場合、または2回連続して月経を逃した場合は、妊娠している可能性があります.妊娠しているかどうかを判断するには、すぐに医師または医療提供者に確認してください。妊娠していないことを確認するまで経口避妊薬を服用し続けないでください。ただし、別の避妊方法を使用し続けてください。
経口避妊薬の使用が、妊娠初期にうっかり服用した場合、先天異常の増加と関連しているという決定的な証拠はありません。以前、いくつかの研究で経口避妊薬が先天性欠損症と関連している可能性があることが報告されていましたが、これらの研究は確認されていません.それにもかかわらず、経口避妊薬やその他の薬物は、明らかに必要であり、医師または医療提供者によって処方されない限り、妊娠中に使用しないでください.妊娠中に服用した薬による胎児へのリスクについて、医師または医療提供者に確認する必要があります。
2.授乳中
授乳中の場合は、経口避妊薬を開始する前に医師または医療提供者に相談してください。薬の一部は牛乳に含まれて子供に移ります。皮膚の黄変(黄疸)や胸の肥大など、子供へのいくつかの悪影響が報告されています.さらに、経口避妊薬は母乳の量と質を低下させる可能性があります。可能であれば、授乳中は経口避妊薬を使用しないでください。母乳育児は妊娠からの部分的な保護しか提供せず、この部分的な保護は、母乳育児を長期間行うと大幅に減少するため、別の避妊方法を使用する必要があります.
子供を完全に離乳させた後にのみ、経口避妊薬の開始を検討する必要があります。
3. 臨床検査
臨床検査を受ける予定がある場合は、避妊薬を服用していることを医師または医療提供者に伝えてください。特定の血液検査は、経口避妊薬の影響を受ける場合があります。
4. 薬物相互作用
特定の薬は避妊薬と相互作用して、避妊効果を低下させたり、破綻出血を増加させたりすることがあります。そのような薬には、リファンピン、バルビツレート(フェノバルビタールなど)、フェニトイン(Dilantin® はこの薬のブランドの 1 つ)、フェニルブタゾン(Butazolidin® はブランドの 1 つ)などのてんかんに使用される薬、および場合によっては特定の抗生物質が含まれます。経口避妊薬の効果を弱める可能性のある薬を服用している場合は、追加の避妊が必要になる場合があります。
経口避妊薬は、てんかんに使用される抗けいれん薬であるラモトリジンと相互作用する可能性があります。これにより発作のリスクが高まる可能性があるため、医師はラモトリジンの用量を調整する必要がある場合があります.
一部の医薬品は、経口避妊薬の効果を低下させる可能性があります。
- バルビツレート
- ボセンタン
- カルバマゼピン
- フェルバメート
- グリセオフルビン
- オキシカルバゼピン
- フェニトイン
- リファンピン
- セントジョーンズワート
- トピラマート
すべての処方薬と同様に、他の医薬品やハーブ製品を服用していることを医療提供者に通知する必要があります.経口避妊薬の効果を低下させる可能性のある薬や製品を服用する場合は、バリア避妊薬を使用する必要がある場合があります。
5. 性感染症
この製品 (すべての経口避妊薬と同様) は、妊娠を防ぐことを目的としています。 HIV (エイズ) や、クラミジア、性器ヘルペス、性器疣贅、淋病、B 型肝炎、梅毒などの性感染症の感染を防ぐことはできません。
ピルの服用方法
覚えておくべき重要なポイント
ピルの服用を開始する前に:
1. これらの指示を必ずお読みください:
薬を飲み始める前に。
何をすればよいかわからないときはいつでも。
2. ピルを服用する正しい方法は、毎日同じ時間に 1 錠服用することです。
ピルを飲み忘れると妊娠する可能性があります。これには、パックを遅く開始することも含まれます。
飲み忘れたピルが多いほど、妊娠する可能性が高くなります。
3. 多くの女性は、最初の 1 ~ 3 パックの錠剤で斑点や軽い出血を起こしたり、胃がむかつくことがあります。
胃の調子が悪い場合は、ピルの服用を中止しないでください。通常、問題は解消されます。それでも治らない場合は、医師または医療提供者に確認してください。
4. 飲み忘れた錠剤は、飲み忘れた錠剤を補充したとしても、斑点や光出血の原因になることがあります。
飲み忘れた分を補うために2錠飲む日は、少し胃がもたれることもあります。
5. 何らかの理由で嘔吐や下痢がある場合、または抗生物質を含むいくつかの薬を服用している場合は、錠剤がうまく機能しない可能性があります.
医師または医療提供者に確認するまでは、バックアップ方法 (コンドーム、泡、スポンジなど) を使用してください。
6. ピルの服用を思い出すのに問題がある場合は、ピルの服用をより簡単にする方法や、別の避妊法を使用する方法について、医師または医療提供者に相談してください。
7. 質問がある場合、またはこのリーフレットの情報について不明な点がある場合は、医師または医療提供者に電話してください。
ピルの服用を開始する前に
8. ピルを服用する時刻を決めます。
毎日ほぼ同じ時間に服用することが重要です。
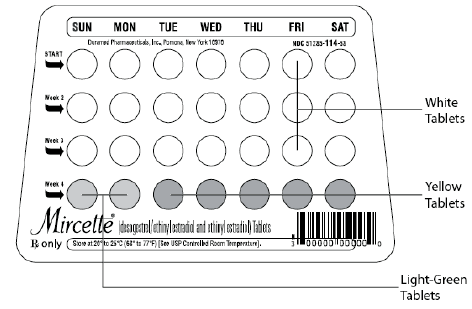
8. 錠剤パックを見てください: 28 個の錠剤があります:
この 28 錠パックには、26 の「活性」[白と黄色] の丸薬 (ホルモンを含む) と 2 つの「不活性」の [薄緑色] の丸薬 (ホルモンなし) が入っています。
10. 次のことも確認してください。
1) パックのどこから錠剤を飲み始めるか、
2) 錠剤を服用する順序 (矢印に従ってください) と
3) 下の図に示すように週番号。
11. 常に準備が整っていることを確認してください。
ピルを飲み忘れた場合のバックアップとして使用する別の種類の避妊薬(コンドーム、フォーム、スポンジなど)。
追加のフル ピル パック。
ピルの最初のパックをいつ開始するか
ピルの最初のパックの服用を開始する日を選択できます。医師または医療提供者と相談して、あなたにとって最適な日を決めてください。覚えやすい時間帯を選んでください。
1日目スタート
12. 生理の初日から始まる日付ラベル ストリップを選択します (これは、出血が始まるのがほぼ真夜中であっても、出血または斑点が始まる日です)。
13. この日のラベル ストリップをサイクル タブレット ディスペンサーの曜日 (日曜日から始まる) が刻印されている領域の上に置きます。
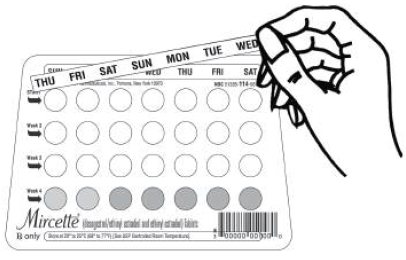
注: 生理の初日が日曜日の場合は、ステップ 1 と 2 を省略できます。
14. 生理の最初の 24 時間の間に、最初のパックの最初の「有効な」[白い] 錠剤を服用します。
15. 生理の初めにピルを開始するので、避妊のバックアップ方法を使用する必要はありません。
日曜スタート
16. 生理が始まった後の日曜日に、まだ出血していても、最初のパックの最初の「有効な」[白い] 錠剤を服用してください。生理が日曜日に始まる場合は、その日からパックを開始してください。
17. 最初のパックを開始した日曜日から次の日曜日 (7 日間) までいつでもセックスをする場合は、別の避妊方法をバックアップ方法として使用してください。コンドーム、フォーム、またはスポンジは、避妊の優れたバックアップ方法です。
今月中にすべきこと
18. パックが空になるまで、毎日同じ時間に 1 つの錠剤を服用してください。
月経の間に斑点や出血がある場合、または胃の調子が悪い場合 (吐き気) であっても、ピルをスキップしないでください。
頻繁にセックスをしない場合でも、ピルをスキップしないでください。
19. 1 パックを飲み終わったとき、またはピルのブランドを変更したとき:
21錠 : 次のパックを開始するまで 7 日間待ちます。おそらくその週に生理が来るでしょう。 21 日間のパックの間に 7 日以上経過しないようにしてください。
28錠 : 最後のピルの翌日から次のパックを開始してください。パックの間に何日も待たないでください。
ピルを飲み忘れた場合の対処法
「有効な」[白い] 錠剤を 1 つ取り逃した場合:
20. 思い出したらすぐに服用してください。次の錠剤は通常の時間に服用してください。つまり、1日2錠飲むということです。
21. セックスをする場合、バックアップの避妊法を使用する必要はありません。パックの第 1 週または第 2 週に連続して 2 つの「アクティブな」[白い] 錠剤を逃した場合:
22. 覚えている日に 2 錠、翌日に 2 錠服用します。
23. パックを使い切るまで、1 日 1 錠を服用します。
24. ピルを飲み忘れてから 7 日以内にセックスをすると、妊娠する可能性があります。その 7 日間のバックアップ方法として、別の避妊方法 (コンドーム、フォーム、スポンジなど) を使用する必要があります。
第 3 週に連続して 2 つの「有効な」[白い] 錠剤を逃した場合:
25. Day 1 スターターの場合:
ピルパックの残りを捨てて、その日のうちに新しいパックを開始してください。
あなたがサンデースターターの場合:
日曜日まで毎日1錠飲み続けてください。
日曜日に、パックの残りを捨てて、同じ日に新しい錠剤のパックを開始します.
26. 今月は生理が来ないかもしれませんが、これは予想されることです。ただし、2 か月連続で生理が来ない場合は、妊娠している可能性があるため、医師または医療提供者に連絡してください。
27. ピルを飲み忘れてから 7 日以内にセックスをすると、妊娠する可能性があります。その 7 日間のバックアップ方法として、別の避妊方法 (コンドーム、フォーム、スポンジなど) を使用する必要があります。
もし、あんたが ミス3以上 「アクティブな」[白い] 錠剤を続けて (最初の 3 週間):
28. Day 1 スターターの場合:
ピルパックの残りを捨てて、その日のうちに新しいパックを開始してください。
あなたがサンデースターターの場合:
日曜日まで毎日1錠飲み続けてください。
日曜日に、パックの残りを捨てて、同じ日に新しい錠剤のパックを開始します.
29. 今月は生理が来ないかもしれませんが、これは予想されることです。ただし、2 か月連続で生理が来ない場合は、妊娠している可能性があるため、医師または医療提供者に連絡してください。
30. ピルを飲み忘れてから 7 日以内にセックスをすると、妊娠する可能性があります。その 7 日間のバックアップ方法として、別の避妊方法 (コンドーム、フォーム、スポンジなど) を使用する必要があります。
28日パックをご利用の方へのお知らせ
第 4 週に 2 [薄緑] または 5 [黄色] の錠剤のいずれかを忘れた場合:
飲み忘れた薬は捨ててください。
1日1粒を空になるまで飲み続けてください。
バックアップ方法は必要ありません。
最後に、飲み忘れたピルについてどうすればよいかわからない場合
セックスをするときはいつでもバックアップ方法を使用してください。
医師または医療提供者に連絡できるまで、毎日 1 つの「アクティブ」[ホワイト] ピルを服用し続けてください。
ピルの失敗による妊娠
妊娠に至るピルの失敗の発生率は、指示どおりに毎日服用した場合、約 1% (つまり、女性 100 人あたり 1 人の妊娠) ですが、より典型的な失敗率は約 5% です。障害が発生した場合、胎児へのリスクは最小限です。
ピルを中止した後の妊娠
特に経口避妊薬を使用する前に月経周期が不規則だった場合は、経口避妊薬の使用を中止した後、妊娠するのが遅れる可能性があります.ピルの服用をやめて妊娠を希望したら、定期的に月経が始まるまで妊娠を延期することをお勧めします.
ピルを中止してすぐに妊娠した場合、新生児の先天性欠損症の増加は見られません。
過剰摂取
幼児による経口避妊薬の大量摂取による重大な悪影響は報告されていません。過剰摂取は、女性の吐き気や消退出血を引き起こす可能性があります.過剰摂取の場合は、医師、医療提供者または薬剤師に連絡してください。
その他の情報
医師または医療提供者は、経口避妊薬を処方する前に病歴と家族歴を調べ、あなたを診察します.あなたがそれを要求し、あなたの医師または医療提供者がそれを延期することが良い医療行為であると信じている場合、身体検査は別の時間に延期されることがあります.少なくとも年に一度は再検査を受ける必要があります。このリーフレットで以前にリストされた状態の家族歴がある場合は、必ず医師または医療提供者に知らせてください.これは、経口避妊薬の使用による副作用の初期兆候があるかどうかを判断するための時間であるため、医師または医療提供者とのすべての予定を必ず守ってください.
それが処方されたもの以外の状態のために薬を使用しないでください。この薬はあなたのために特別に処方されています。避妊薬を欲しがる可能性のある人には渡さないでください。
経口避妊薬による健康上の利点
妊娠を防ぐことに加えて、経口避妊薬を組み合わせて使用すると、特定の利点が得られる場合があります。彼らです:
- 月経周期がより規則的になることがあります。
- 月経中の血流が軽くなり、失われる鉄が少なくなる可能性があります。そのため、鉄欠乏による貧血が起こりにくくなります。
- 月経中の痛みやその他の症状は、あまり頻繁に発生しない場合があります。
- 異所性(卵管)妊娠の頻度は低くなる可能性があります。
- 非癌性嚢胞または乳房のしこりが発生する頻度は低くなる可能性があります。
- 急性骨盤内炎症性疾患の発生頻度は低くなる可能性があります。
- 経口避妊薬の使用は、卵巣がんと子宮内膜がんの 2 つの形態のがんの発生をある程度防ぐことができます。
経口避妊薬についてさらに詳しい情報が必要な場合は、医師、医療提供者、または薬剤師にお尋ねください。彼らはあなたが読みたいと思うかもしれない処方情報と呼ばれるより技術的なリーフレットを持っています.
